Vor kurzem ist eine Studie erschienen, die in uninformierten Kreisen und bei den – pardon my french – Querdenker-VollidiotInnen zu Freude geführt hat, weil ihr confirmation bias hier scheinbar bestätigt werden konnte. In DANMASK–19 konnte nämlich kein individueller Vorteil für das Tragen einer Maske gefunden werden. Warum das der falsche Schluss ist, was wirklich gefunden wurde und warum diese Studie wichtig ist, soll hier einmal zusammengefasst werden.
Konsequentes Tragen von Masken kann ja nachweislich die Übertragung von Viren und Keimen reduzieren. Das basiert auf relativ einfachen Prinzipien, nämlich zum einen als physikalische Barriere und zum anderen durch eine Reduktion von Tröpfchen bzw. Aersolen. Mittlerweile ist das für bestimmte Situationen und Erkrankungen relativ gut untersucht, und zusammen (!) mit anderen Hygienemaßnahmen eine unserer Grundpfeiler der Hygiene in Pandemiezeiten. Das hat unter anderem dazu geführt, dass die Influenza-Saison der Südhalbkugel (die in unserem Sommer auftritt, weil da ja dann Winter ist) in diesem Jahr ausgefallen ist. Graphisch schön ausgearbeitet bei scientific american, basierend auf den Original-Daten der WHO aus dem Global Influenza Program. Bei SARS CoV2 wird ebenfalls davon ausgegangen, dass wir durch konsequentes Maskentragen die Übertragungsrate reduzieren können. Und das hat sich diese Studie jetzt genauer angeschaut. Oder zumindest versucht.
Was wurde überhaupt untersucht?
- Freiwillige sollten über einen Monat Mundnasenschutz (um genau zu sein haben die Probanden 50 OP-Masken zugeschickt bekommen) konsequent bei Kontakt außerhalb der eigenen 4 Wände tragen. (investigator initiated, nicht verblindet, randomisiert und kontrolliert)
- Die üblichen Maßnahmen in Dänemark zu der Zeit: grundsätzliche Begrenzung persönlicher Kontakte, Isolierung von SARS CoV2 Patienten, Händewaschen, Begrenzung von Besuchen in Krankenhäusern und Pflegeheimen
- Voraussetzung: mehr als 3 Stunden täglich außerhalb des eigenen Heims, kein COVID, keine Standardnutzung von Masken auf Arbeit (wie Mitarbeiter des Gesundheitswesens)
- Pimäres Outcome: Infektion mit SARS CoV2 innerhalb des untersuchten Monats (Antikörper-Test, PCR), sekundär: PCR positiv auf anderes Virus, das zu einer Atemwegserkrankung führt.

Um das noch mal auf den Punkt zu formulieren: es wurde untersucht, ob die Bereitstellung/Zusendung von OP-Masken in einer “Niedrigrisiko-SARS-CoV2” Situation (zu dem Zeitpunkt waren die Infektionszahlen deutlich rückläufig) eine Person selbst (und eben nicht andere!) schützen kann, und zwar mit Risikoreduktion von mindestens 50% und bei Eigenangabe zur Compliance. Bei einem Konfidenzintervall, das sowohl 46% Reduktion als auch 23% Anstieg im Bereich des Möglichen hat, und wo nur 46% der ProbandInnen regelmäßig die Maske getragen haben (nochmal: nach eigenen Angaben).
Ok, das klingt schon ganz anders als die lauten Schreie, dass Masken nichts bringen. Und das ist natürlich auch einer der Hauptkritikpunkte an dieser Studie, es wird eine Lösung für eine Frage suggeriert, die diese Studie überhaupt nicht stellt. Und damit auch nicht beantworten kann.
Aber es gibt noch einige andere Limitationen:
- In der Maskengruppe gab es 52 Infektionen in den entsprechenden Haushalten/Familie, während es in der Kontrollgruppe nur 39 waren.
- Wie schon angedeutet beruhen alle Daten auf Angaben der ProbandInnen: sowohl das Tragen der Maske (46% geben an die Maske regelmäßig wie empfohlen getragen zu haben, weitere 47% zumindest „überwiegend“, was auch immer das heissen mag) als auch die Durchführung der Testst und die Ergebnisse wurden mit Kits durch die ProbandInnen zuhause durchgeführt.
- 19% loss to follow up ist schon eine relevante Anzahl an ProbandInnen, ob das jetzt einen Bias auslösen kann, finde ich in diesem Fall schwierig zu beantworten.
- Wir wussten ja schon vorher, dass ein Mundnaseschutz uns selbst nur sehr eingeschränkt schützt, aber eben primär andere schützt. Und genau dazu kann diese Studie gar keine Aussage machen, da das eben nicht untersucht wurde.
- Sowohl Infektionen über Konjunktiven als auch die Qualität des Maskentragens (Tragen unter der Nase o.ä.) wurden nicht berücksichtigt, sind aber eben auch sicher bei zukünftigen Studien in unserem Alltag („real world“) nur schlecht zu berücksichtigen
Komplexes Thema, und die Studie macht es nicht einfacher. Vor allem weil diese Studie falsch interpretiert und besonders von Gegnern unkorrekt angewendet wird. Aber sie zeigt vor allem auch eins: Auch kritische und nicht so simple Ergebnisse und Studien können und werden publiziert. Und dann gemeinsam bewertet. Nicht immer einfach – weil sind wir ehrlich, eine höhere Reduktion wäre uns allen lieber gewesen – aber in jedem Fall bringen sie uns weiter. Und auch wenn es zu Recht Kritik gab (alleine das Konfidenzintervall!), finde ich es schade, dass die Autoren Probleme hatten, das unterzubringen.
Nichtsdestotrotz ist die inhaltliche Auseinandersetzung entscheidend und da gibt es noch ein paar Punkte zu berücksichtigen. In der Studie wurde postuliert, dass die Maske eine Risikoreduktion von 50% für eine SARS-CoV2-Infektion erreichen könnte, und das ist sehr vorsichtig ausgedrückt eine sportliche Aussage. Eine einzige Maßnahme in so einer Situation mit 50%iger Risikoreduktion wäre schon ein ziemlicher 6er im Lotto mit Zusatzzahl. Dass in dieser Situation das Schweizer Käsemodell viel besser die Realität darstellt, gibt diese Grafik wieder:
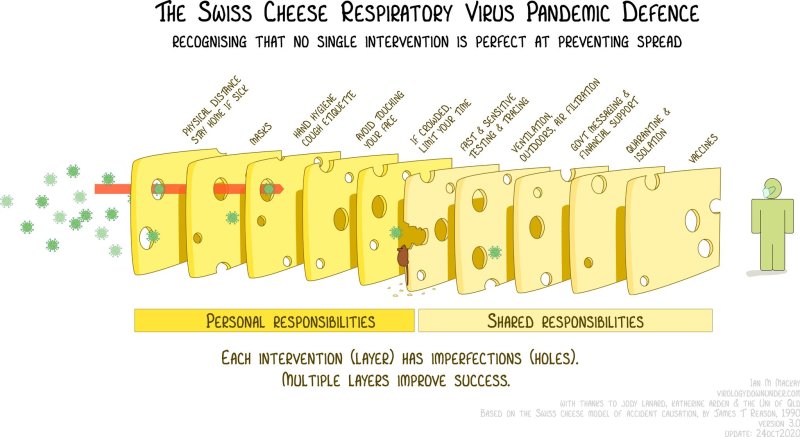
Dann zu erwarten und die Studie dafür zu powern, dass Masken in diesem Setting (Schutz des Trägers, nicht des Gegenübers) so effektiv sind, ist natürlich nicht so richtig sinnvoll.
Hier hilft ein Gedankenmodell: wenn ich in Thürigen mit 750 HIV-positiven Menschen und 45 Neuansteckungen im Jahr den Nutzen von Kondomen randomisiert nachweisen will, dann brauche ich da bei 2125406 Einwohnern ziemlich viel Leute, um einen Effekt erkennen zu können. Und das ist jetzt sehr vereinfacht gesagt, weil es noch viele Faktoren gibt, die da mit rein spielen. Viel besser, aber auf englisch, hat das Josh Farkas auf seinem Blog für Händewaschen und gastrointestinale Infekte vor gerechnet.
Und jetzt geht es in dieser Studie nicht um so was einfaches und singuläres wie Händewaschen oder Kondome (und sind wir mal ehrlich, obwohl der Nutzen eindeutig nachgewiesen ist und man eine Risikoreduktion auf nahe 0 bekommt, ist die Compliance dabei eine Katastrophe, schauen wir nur mal auf Stealthing), sondern eben auch nicht um das Tragen von Mundschutz.
WAT NEIN, NICHT MUNDSCHUTZ?
Ja, noch mal konkret: in dieser Studie wurde nicht untersucht, ob Mundschutz schützt, sondern ob das Zusenden von einer Monatsration an Mundnaseschutz mit der mündlichen Abfrage der Compliance, die dann unter 50% liegt, als Public Health Intervention vor SARS-CoV-2 Infektionen schützen könnte. Auch wenn das jetzt völlig absurd klingt, das ist gar nicht so schlecht als Fragestellung (bei aller Kritik an der Studie). Wir wollen ja am Ende hinterher wissen, was im real life raus kommt, und nicht ob Surrogatparameter funktionieren. Weil wir halt wissen, dass Kondome schützen, aber die eingeschränkte Compliance mit einberechnet werden muss. Und damit bleiben konsequenterweise zwei Sachen übrig:
Erstens, diese Studie kann gar keine Aussage zum Eigenschutz durch Mundnasebedeckung machen. Und zweitens, Interventionen in Public Health sind nicht so einfach, wenn nicht viele mit machen. Oder wie es Prof. Drosten schon so schön mehrfach betont hat: here is no glory in prevention.
Und wer eine Zusammenfassung weiter verteilen möchte:
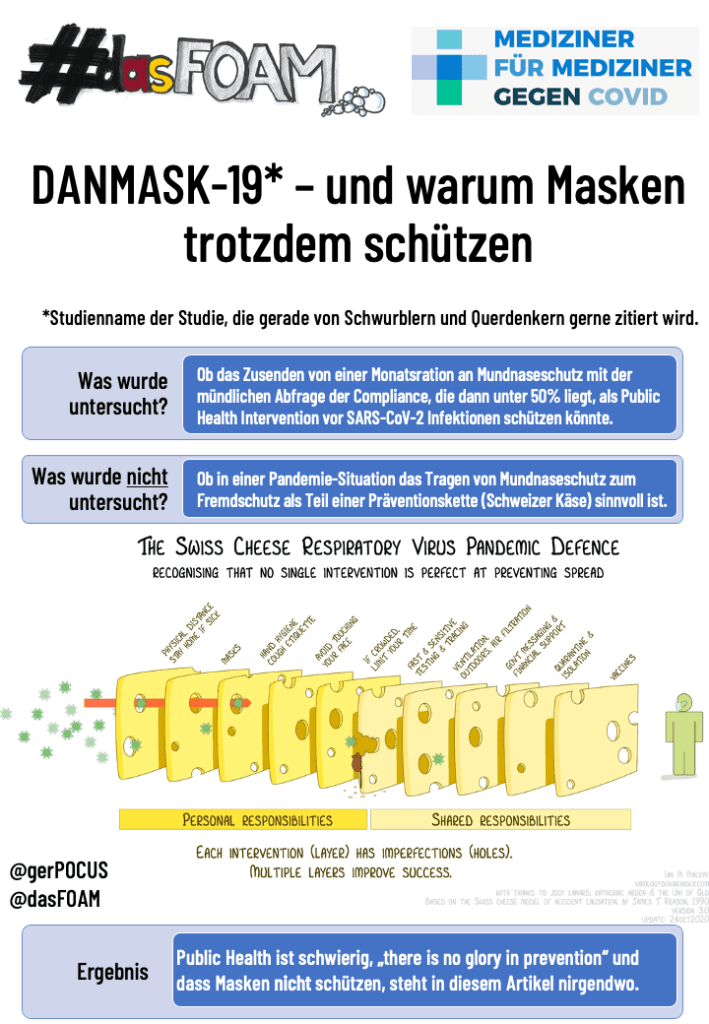
Der Artikel darf im Sinne von #FOAMed ausdrücklich gerne studiert und zitiert, geteilt und verteilt, ausgedruckt und ausgelegt, geknickt und verschickt werden.
Wie immer gilt: Der Einzelfall entscheidet. Der Artikel erhebt keinen Anspruch auf Vollständigkeit oder Richtigkeit und die genannten Empfehlungen sind ohne Gewähr. Die Verantwortung liegt bei den Behandelnden. Der Text stellt die Position des Autors dar und nicht unbedingt die etablierte Meinung und/oder Meinung von dasFOAM.
Literatur:
https://www.acpjournals.org/doi/10.7326/M20-6817


