An einem heißen Sommernachmittag alarmiert die Rettungsleitstelle einen RTW zu einem 32−jährigen Patienten in eine Gärtnerei. Die Einsatzmeldung lautet „Kollaps“. Bei Ihrer Ankunft findet das Team den Mann im Büro auf einem Stuhl sitzend vor. Bereits beim Herantreten fallen eine deutliche Hautrötung im Gesicht sowie eine Schwellung im Bereich der Augenlider auf. Der Patient klagt über Atemnot und Schwindel. Außerdem habe er einen „Kloß im Hals“ und es jucke ihn am ganzen Körper. Er sei beim Gießen von Rosen von etwas in die linke Hand gestochen worden.
„Früher haben wir gesagt, der Patient soll erst einmal sein Antihistaminikum und sein Kortison einnehmen und dann warten wir ab, wie es ihm geht. Nur bei kreislaufinstabilen Patient:innen muss Adrenalin gegeben werden.“ Diese Aussage eines Dozenten während meiner Studienzeit Mitte der 2000er gehört Gott sei Dank der Vergangenheit an. Jedoch taten sich die Leitlinien lange schwer, grundsätzlich den Einsatz von Adrenalin auch in frühen Anaphylaxiestadien zu empfehlen.
2003 wurde unter der Führung der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAKI) eine Arbeitsgruppe „Anaphylaxie“ gebildet, die den Auftrag erhielt, ein Konsensuspapier zu erstellen.
2007 tauchte dann in den Leitlinien die Aussage auf „In der spezifischen medikamentösen Therapie haben sich Katecholamine (…) bewährt“ (2, 3). Im Folgejahr gab es zahlreiche Vorträge, in denen sinngemäß Formulierungen wie „Die frühe Verabreichung von intramuskulärem Adrenalin ist Mittel der Wahl bei allen anaphylaktischen Reaktionen, sollte jedoch nur von Experten vorgenommen werden.“ zu finden waren. Seit 2014 ist die Therapie mit Adrenalin ab dem Grad II fester Bestandteil der Leitlinie zu Akuttherapie und Management der Anaphylaxie (4). Anhand dieses Artikels soll noch einmal die Wichtigkeit der Applikation von Adrenalin hervorgehoben werden.
Die Definition der Anaphylaxie ist weltweit nicht einheitlich geregelt. Derzeit werden verschiedene Klassifikationssysteme verwendet. Im deutschen Sprachraum ist bislang überwiegend die hier verwendete Klassifikation zu finden. Unter „Anaphylaxie“ versteht man eine akute systemische Reaktion mit Symptomen einer allergischen Sofortreaktion, die den ganzen Organismus erfassen kann und potenziell lebensbedrohlich ist (5). Zahlen aus dem deutschsprachigen Anaphylaxie-Register und auch Daten aus anderen Ländern der Welt zeigen, dass Nahrungsmittel die häufigsten Auslöser einer Anaphylaxie im Kindesalter sind. Insektengifte sowie Arzneimittel dagegen stehen an erster Stelle der Auslöser bei Erwachsenen in Deutschland (6). Retrospektive Studien lassen darauf schließen, dass bis zu 1–2 % der von einer Anaphylaxie Betroffenen in einer Notaufnahme einer Klinik wegen anaphylaktischer Reaktionen vorstellig werden (7).
Ursächlich liegt der Anaphylaxie meist eine Immunglobulin-E-vermittelte Reaktion zugrunde. IgE aktiviert Mastzellen und basophile Granulozyten, was in einer erhöhten Expression von Oberflächenmarkern indirekt messbar ist. Die Symptome anaphylaktischer Reaktionen werden insbesondere durch Mediatoren verursacht, die vor allem aus diesen Mastzellen und basophilen Granulozyten freigesetzt werden. Dazu zählen vor allem Histamin, Prostaglandine und Leukotriene aber auch Serotonin, Proteasen, Tryptase und Zytokine (8). Durch die Freisetzung dieser Mediatoren wird eine intrazelluläre Kaskade in Gang gesetzt, die zur Entstehung von Stickstoffmonooxid (NO) führt. Dieses stellt einen der stärksten Vasodilatatoren dar, den der Körper kennt. Die Vasodilatation führt dazu, dass sich die normalerweise engen Bindungen zwischen den Endothelzellen lockern, so dass Plasma aus den Blutgefäßen hauptsächlich in die Dermis dringen. Dadurch ist die wichtige Barrierefunktion des Endothels aufgehoben. Am deutlichsten tritt dies im Gesicht und am Hals auf, da dort die Haut über verhältnismäßig wenig stützendes Bindegewebe verfügt und sich somit leicht ein Ödem entwickeln kann (8, 9, 10). Eine Anaphylaxie kann sich zunächst durch leichtere Beschwerden wie Juckreiz beziehungsweise Brennen an Handinnenflächen und Fußsohlen bemerkbar machen. Rasch kann sich dieser Juckreiz über größere Hautareale ausbreiten und zusammen mit einem Erythem sowie Urtikaria und Angio(Quincke)-Ödemen systemisch ausbreiten. Insgesamt ist die Haut bei der Anaphylaxie am häufigsten betroffen (12, 13).
Neben der Haut manifestieren sich anaphylaktische Reaktionen weiterhin in den Atemwegen, dem kardiovaskulären System sowie dem Gastrointestinaltrakt. In der Literatur existieren verschiedene Schweregradeinteilungen. Entsprechend der Intensität der klinischen Symptomatik wird demzufolge die Anaphylaxie in die Schweregrade von I bis IV eingeteilt (4). Jedoch lässt sich formal ein fünfter Grad voranstellen, da zumindest eine lokale Hautreaktion den Beginn einer anaphylaktischen Reaktion darstellen kann (Tab.1).
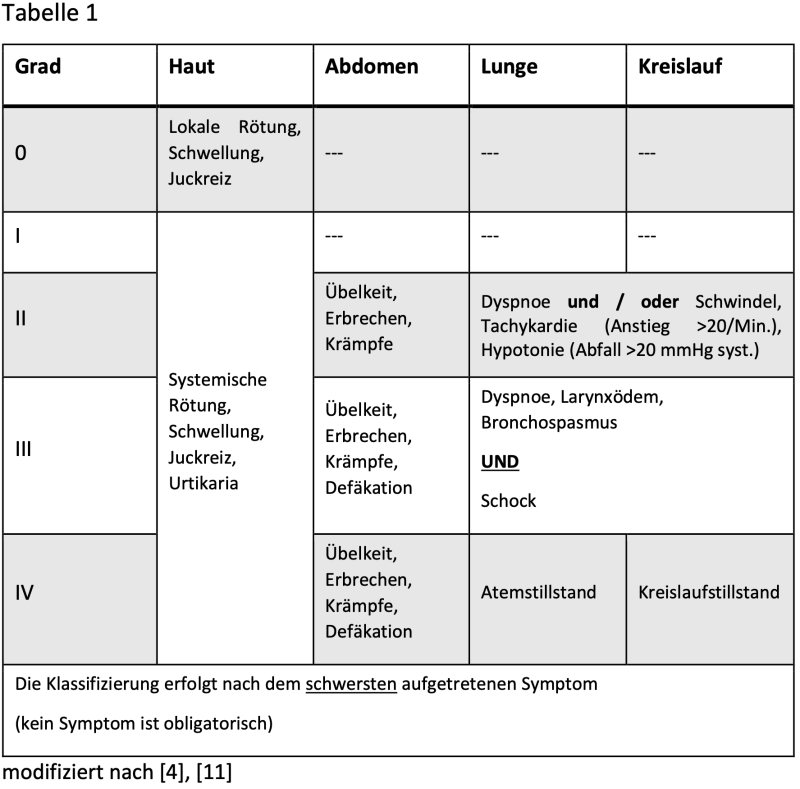
An den oberen Atemwegen beschreiben die Patient:innen oft als Frühzeichen ein Kribbeln oder Juckreiz der Zunge oder im Bereich des Gaumens. Im Oropharynx kann es zur Schwellung der Zunge und / oder der Uvula kommen. Klinische Zeichen sind eine kloßige Sprache, Schluckbeschwerden mit vermehrtem Speichelfluss oder ein Stridor. Die mögliche Folge eines Larynxödems kann innerhalb kürzester Zeit zur Verlegung der oberen Atemwege mit lebensbedrohlicher Hypoxie sein.
An der Lunge kann es ähnlich wie beim Asthma bronchiale zur Trias aus Bronchokonstriktion, Schwellung der Schleimhaut und Hypersekretion kommen. Klinisch manifestiert sich dies meist in Form von (Tachy-) Dyspnoe, Giemen und einem verlängertem Exspirium.
Die gastrointestinalen Symptome umfassen teils krampfartige Bauchschmerzen, Übelkeit und Erbrechen. Darüber hinaus kann es bis zur unwillkürlichen Defäkation kommen. Weitere abdominale Symptome können als Harndrang und Miktion sowie Uteruskrämpfe auftreten.
Infolge der Vasodilatation und Permeabilitätsstörung kommt es zum Flüssigkeitsverlust ins Gewebe und zu einer Hämokonzentration und intravasalen Hypovolämie, gefolgt von arterieller Hypotension und Tachykardie. Direkte kardiale Symptome wie Arrhythmie oder Bradykardie sind möglich (4, 11).
Zentralnervöse Symptome können ebenfalls auftreten, sind jedoch sehr unspezifisch und können von Unruhe, Kopfschmerzen, cerebralen Krämpfen bis hin zur Bewusstlosigkeit reichen. Bei Kindern wird häufig eine Verhaltensveränderung beobachtet. Sie äußert sich in Ängstlichkeit oder teilweise auch Aggressivität (14).
Die Symptomatik anaphylaktischer Reaktionen setzt meist akut ein und kann sehr rasch fortschreiten. Kaum ein Krankheitsbild weist eine derartige Dynamik auf wie die Anaphylaxie. So kann es innerhalb von Minuten zu einer Verstärkung der Symptome bis hin zum Schock und Tod kommen. Jedoch ist ebenso ein Rückgang der Reaktionen auf jeder Stufe spontan möglich.
Doch noch einmal zurück zu unserem zu Beginn geschilderten Fall: Der Mann klagte über einen Kloß im Hals was sich als beginnendes A-Problem werten lässt. Wird ein solches Symptom nicht berichtet, kann hier nochmal aktiv nachgefragt werden, ob z.B. das Schlucken problemlos möglich ist. Ein Stridor stellt ein kritisches Anzeichen für ein Zuschwellen des oberen Atemwegs dar. Bei der Inspektion des Mund-Rachen-Raums dieses Patienten fand sich eine gerötete Schleimhaut. Er gab Atemnot an, die durch Auskultation der Lunge in Form eines exspiratorischen Giemens verifiziert werden konnte. Die Atemfrequenz lag bei 18/Minute und die peripher gemessene Sauerstoffsättigung betrug 95%. Der Radialspuls war tastbar, rhythmisch und nicht wesentlich erhöht. Die Herzfrequenz betrug letztlich ca. 90 bpm. Der Blutdruck lag beidseits um 110/60 mmHg. Der vom Patienten angegebene Schwindel lässt sich hier bei sonst völlig unauffälliger grob orientierender neurologischer Untersuchung klar im Rahmen eines C-Problems werten. Ein massives E-Problem wurde sowohl bereits beim Herantreten in Form von Hautrötung und Lidödem wahrgenommen als auch durch die Schilderung von generalisiertem Juckreiz durch den Patienten bestätigt.
Die Akutbehandlung wird auf der Grundlage von internationalen Leitlinien und Lehrbuchempfehlungen durchgeführt.
Zunächst sollte bei jeder Form von Anaphylaxie geprüft werden, ob eine Unterbrechung der Allergenzufuhr möglich ist. In besonderen Situationen wie beispielweise bei der Applikation von Infusionen ist dies ohne größeren Zeitaufwand möglich und muss umgehend erfolgen. Auch bei lokalen Allergendepots wie Insektenstichen stellt z.B. das Entfernen eines Stachels eine rasch umsetzbare zusätzliche Maßnahme dar. (Anm: In einer früheren Version dieses Artikels wurde auch das Abbinden einer Extremität erwähnt, das jedoch nach aktuellen Leitlinien nicht mehr empfohlen ist. Wir haben die Erwähnung daher entfernt.)
Pharmakologisch zählt Adrenalin (Epinephrin) zum wichtigsten Arzneistoff in der Akuttherapie der Anaphylaxie (15, 16, 17). Adrenalin antagonisiert funktionell über Aktivierung von G-Protein-gekoppelten α- und β-Adrenozeptoren alle wichtigen Pathomechanismen der Anaphylaxie durch Vasokonstriktion, Erniedrigung der Gefäßpermeabilität, Bronchodilatation, Ödemreduktion und positive Inotropie am Herzen (18). Neben dieser symptomatischen Therapie wird zusätzlich über die Erhöhung von intrazellulärem zyklischem Adenosin-Monophosphat (cAMP) die Mediatorfreisetzung aus den Mastzellen herabgesetzt. Somit trägt Adrenalin auch zu einer kausalen Verbesserung bei (17).
Bei nicht reanimationspflichtigen Patient:innen ist die sofortige intramuskuläre Applikation einer Dosis von 0,15 bis 0,6 mg Adrenalin je nach Körpergewicht in die Außenseite des Oberschenkels die medikamentöse Therapie der ersten Wahl. Alternativ stellt der Musculus deltoideus des Oberarms einen sinnvollen Punktionsort dar. Momentan fehlen jedoch evidenzbasierte, placebokontrollierte prospektive Studien die eine Bevorzugung eines bestimmten Muskels stützen (5).
Eine Aspiration vor der intramuskulären Injektion wird nach aktuellem Kenntnisstand nicht mehr empfohlen. Eine schnelle Injektion ohne Aspiration über 5-10s ist für die Patient:innen weniger schmerzhaft und die Befürchtung einer akzidentellen Injektion in ein Blutgefäß ist bei den genannten Punktionsorten unbegründet und konnte nicht nachgewiesen werden (19). Weiterhin muss sich vor Augen gehalten werden, dass die auf dem Markt befindlichen Adrenalin- Autoinjektoren nicht zur Aspiration fähig sind.
Pharmakokinetische Untersuchungen zeigen, dass es nach intramuskulärer Applikation sehr schnell zu ausreichenden Adrenalin-Plasmaspiegeln kommt. Das intramuskulär verabreichte Adrenalin zeigt nach ca. einer Minute eine eindeutige Wirkung. Das Wirkmaximum wird nach etwa acht Minuten erreicht. Die Depot- Wirkung hält bis zu 30 Minuten an (17). Bei fehlender Wirkung kann die intramuskuläre Injektion alle fünf bis zehn Minuten je nach klinischer Symptomatik wiederholt werden. Gegenüber der intravenösen Applikation ist das Risiko schwerer kardialer Nebenwirkungen erheblich geringer. Die subkutane Injektion von Adrenalin wird wegen unzureichender Resorption und damit verbundenem verzögertem Wirkungseintritt nicht mehr empfohlen (20).
Erst bei fehlender Stabilisierung der Symptomatik und drohender Dekompensation von Atmung oder Kreislauf sollte Adrenalin intravenös appliziert werden (11, 21, 22). Hierfür wird die Verdünnung von 1 mg Adrenalin in 100 ml NaCl 0,9 % empfohlen. Dies bedeutet, dass eine Lösung von 10 μg/ml titrierend mit einzelnen Boli von 1 μg/kg KG unter kontinuierlicher Kontrolle der Kreislaufparameter, in Abhängigkeit von Wirkung und Nebenwirkungen verabreicht wird (11). Hier weichen die internationalen Leitlinien und SOP hinsichtlich der Dosierungen etwas voneinander ab. So finden sich pauschale Boli von 10 über 20 bis 50 μg bis eben jene 1μg/kg (11, 22). Nach Möglichkeit sollte im Verlauf jedoch aus pharmakokinetischer Sicht eine kontinuierliche Gabe via Perfusor bevorzugt werden.
Zusätzlich zur intramuskulären Applikation sollte eine inhalative Gabe von Adrenalin bei A-Problemen wie Larynxödem und / oder schwerem B-Problem im Sinne eines Bronchospasmus appliziert werden. Hier wird die Gabe von unverdünntem Adrenalin je nach Körpergewicht von bis zu 5 mg über einen Vernebler mit Atemmaske/Mundstück zusammen mit Sauerstoff empfohlen. Bei milderen Symptomen kann auch eine Verdünnung mit NaCl erwogen werden, was zwar zu einem verzögerten Wirkeintritt aber auch einer verlängerten Wirkdauer führt. Grundsätzlich kann die inhalative Applikation von Adrenalin die parenterale Gabe nicht ersetzen und sollte immer additiv eingesetzt werden (11, 23).
Trotz dieser positiven Hinweise und der Plausibilität eines Effekts von Adrenalin setzt sich die intramuskuläre Adrenalin-Applikation in Deutschland nur langsam durch; selbst bei schweren Reaktionen (Grad III und IV) wird Adrenalin nur in 20% der Fälle als Erstmaßnahme gegeben (4). Früher wurde bei Hypotonie in der Schwangerschaft vereinzelt statt Adrenalin die Gabe von Ephedrin empfohlen. Die Datenlage ist für Ephedrin jedoch noch unzureichender als für Adrenalin, sodass die aktuellen Leitlinien auch bei Anaphylaxie in der Schwangerschaft die Gabe von Adrenalin empfehlen (11, 24).
Unser 32-jähriger Gärtner erhielt nach dem primary survey entsprechend der aktuell gültigen deutschen Leitlinie (11) 0,5 mg Adrenalin in den linken Musculus deltoideus. Dieser Punktionsort wurde in diesem Fallszenario bevorzugt, da der Mann eine dicke Arbeitshose trug aber ein lockeres T-Shirt so dass der Oberarm schneller punktierbar war. Bezüglich des A-/B-Problems bekam er 3 mg Adrenalin pur über eine Verneblermaske zusammen mit 9 Litern Sauerstoff zum Inhalieren. Bereits nach etwa drei Minuten bestätigte der Patient einen deutlichen Rückgang des kloßigen Gefühls im Hals sowie besser durchatmen zu können. Dies konnte in einer Abnahme der Atemfrequenz, einem Anstieg der Sauerstoffsättigung sowie einem nachlassenden Giemen verifiziert werden. Nach der Anlage eines peripheren Venenkatheters erhielt er zusätzlich 500 ml einer kristalloiden Infusionslösung und ein Glucocorticoid sowie ein H1-Antihistaminikum und konnte mit stabilen Vitalparametern zur Überwachung in ein Krankenhaus gebracht werden.
Der Artikel darf im Sinne von #FOAMed ausdrücklich gerne studiert und zitiert, geteilt und verteilt, ausgedruckt und ausgelegt, geknickt und verschickt werden.
Wie immer gilt: Der Einzelfall entscheidet. Der Artikel erhebt keinen Anspruch auf Vollständigkeit oder Richtigkeit und die genannten Empfehlungen sind ohne Gewähr. Die Verantwortung liegt bei den Behandelnden. Der Text stellt die Position des Autors dar und nicht unbedingt die etablierte Meinung und/oder Meinung von dasFOAM.
Über den Autor
Fabian ist Anästhesist, Intensivmediziner und leidenschaftlicher Notarzt sowie langjähriger Dozent im Rettungsdienst und einer der ärztlichen Leiter der DRK Landesschule Baden-Württemberg gGmbH - wenn man ihn dort nicht findet, nimmt er vermutlich mal wieder an einem ATLS, ITLS oder PHTLS-Kurs teil.
Quellen und weiterführende Literatur:
Fabian Klumpp für dasfoam.org 2022
– Ring J. et al. Allergo Journal, Ausgabe 3/2007 - https://pubmed.ncbi.nlm.nih.gov/17999042/ ??
– Worm M. et al. New trends in anaphylaxis. Allergo J Int 2017;26:295–300
– Reber LL et al. The pathophysiology of anaphylaxis. J Allergy Clin Immunol 2017;140:335–48
– Lee JK. Et al. Anaphylaxis: mechanisms and management. Clin Exp Allergy 2011;41:923–38
– Ring J. et al. Adrenalin in der Akutbehandlung der Anaphylaxie. Dtsch Arztebl Int 2018;115:528–34
– Leitlinien des Europäischen Resuscitation Council 2021
– Vincent JL et al. Circulatory shock. N Engl J Med 2013;369:1726–34
– Timmermann A et al. S1-Leitlinie (AMWF). Prähospitales Atemwegsmanagement. 02/2019
– Simons FE et al. Anaphylaxis during pregnancy. J Allergy Clin Immunol 2012;130:597–606


Moin! Vielen Dank für den informativen Artikel und sie Betonung der Wichtigkeit des Einsatzes von Adrenalin. Deine Aussage zum Abbinden einer Extremität kann ich allerdings so nicht stützen: Während ein Benefit bis heute nicht nachgewiesen werden konnte stehen dieser Maßnahme meiner Meinung nach mögliche Komplikationen, zusätzliche Schmerzen und ein Zeitverlust entgegen. Dementsprechend ist auch in der aktuellen Deutschen Leitlinie zu lesen: “The application of a tourniquet and/or the subcutaneous injection of epinephrine surrounding a local allergen depot (e.g. a wasp sting or injection site of specific immunotherapy) is no longer recommended due to the limited therapeutic benefit and risk of losing time for more important measures.”
Beste Grüße, Andreas
hallo andreas. vielen dank für deine rückmeldung und den hinweis zum abbinden der betroffenen extremität. zunächst hast du damit recht. in der leitlinie (Allergo J Int 2021; 30: auf Seite 30) wird diese massnahme auch nicht mehr empfohlen. das trifft für die professionellen helfer durchaus zu. für laien mag dies ggfs. noch eine option sein. das habe ich nicht entsprechend deutlich gemacht.
Ab welchem Grad der Anaphylaxie wird denn Adrenalin i.m. empfohlen ? Doch nicht bei jedem nicht reanimationspflichtigen, sondern ab Grad 2 richtig ?
Wie dosiert ihr das Adrenalin ? Ich kennen 10uq/kg, bei euch scheint es weniger zu sein.
hallo jan. vielen dank für deine rückfrage. die leitlinie sieht eine intramuskuläre injektion von adrenalin ab dem grad 2 vor. die dosis von 10 µg/kg wird für kinder bis 15 kg empfohlen. danach richtet sich die dosierung zumindest in deutschland vorrangig nach dem alter. bis 6 jahre 150 µg, bis 12 µg 300 µg und darüber 500 bis max 600 µg. diese dosierungen finden sich auch in den adrenalin-autoinjektoren wieder.
Super Erinnerung, für uns mittelalte Ärzte ein Paradigmenwechsel in der Notfallmedizin.
Wie wendest Du das Adrenalin an? unverdünnt 1:000 (dann brauch ich ja eine Insulinspritze) oder in der üblichen 1:10.000 Dosierung (also 5 ml in den Deltoideus - das ist schon recht viel Volumen, oder?)
Wir nutzen die “pur” Variante, d.h. 0,5 mg = 0,5 ml. Bei uns halten wir 1 ml Feindosierspritzen vor, mit einer 2 ml-Spritze wäre die Abmessung aber auch problemlos möglich. 🙂