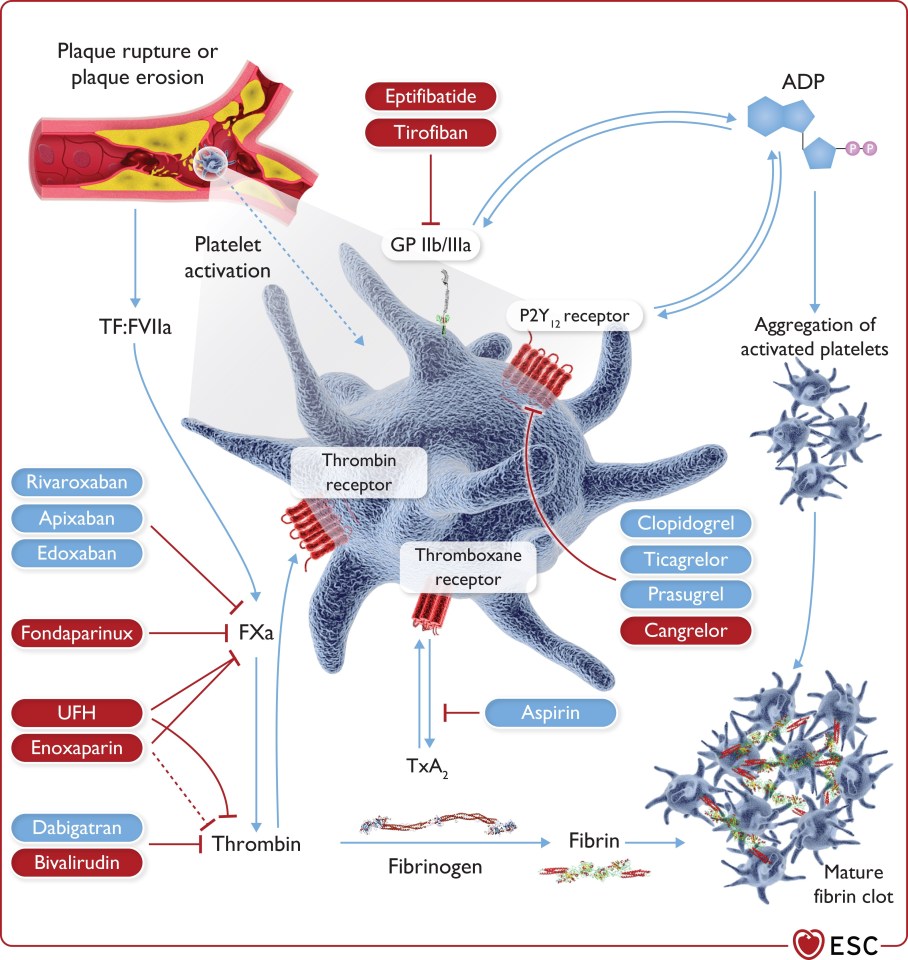
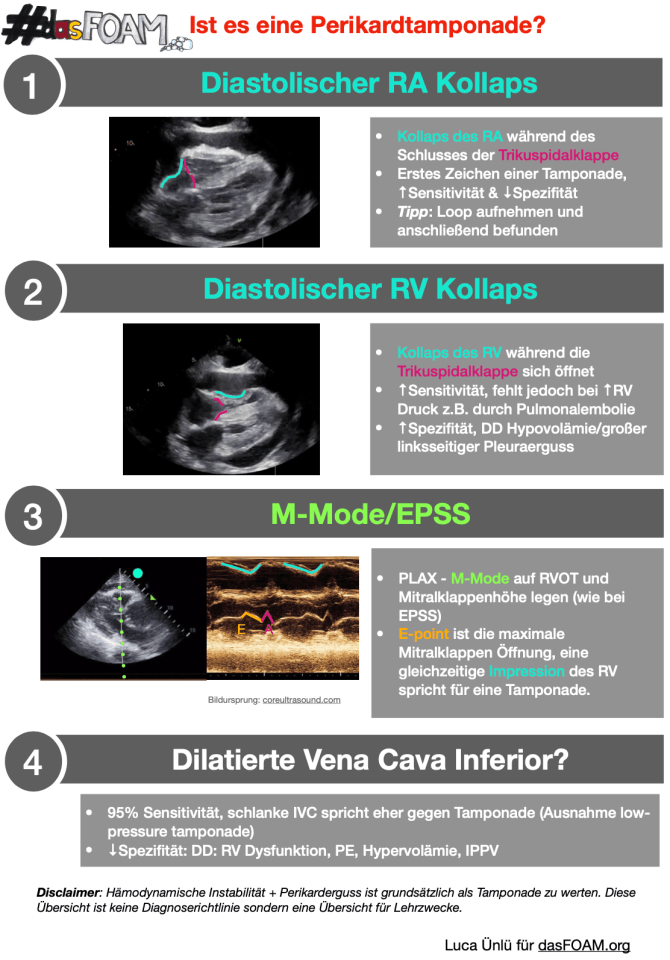
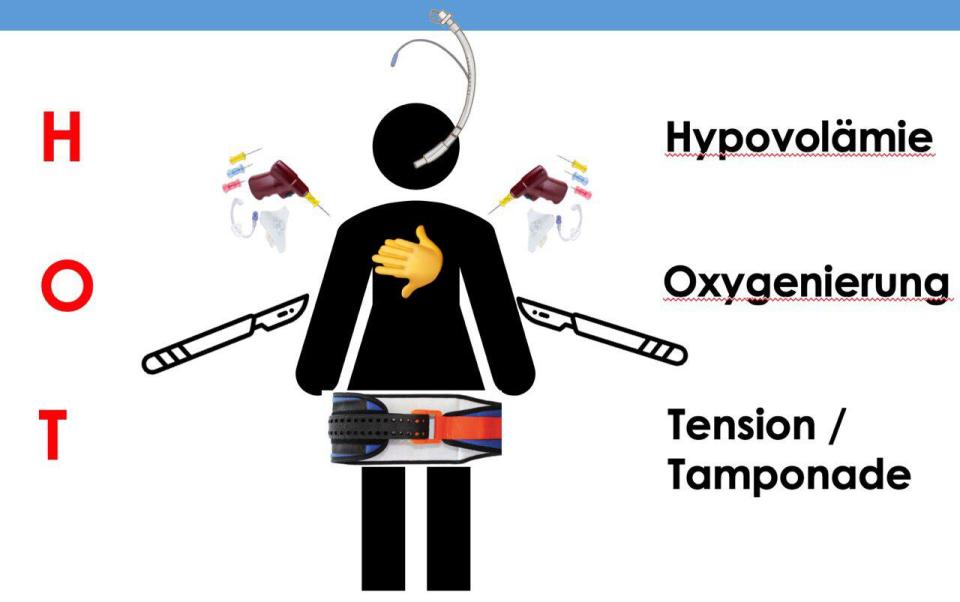
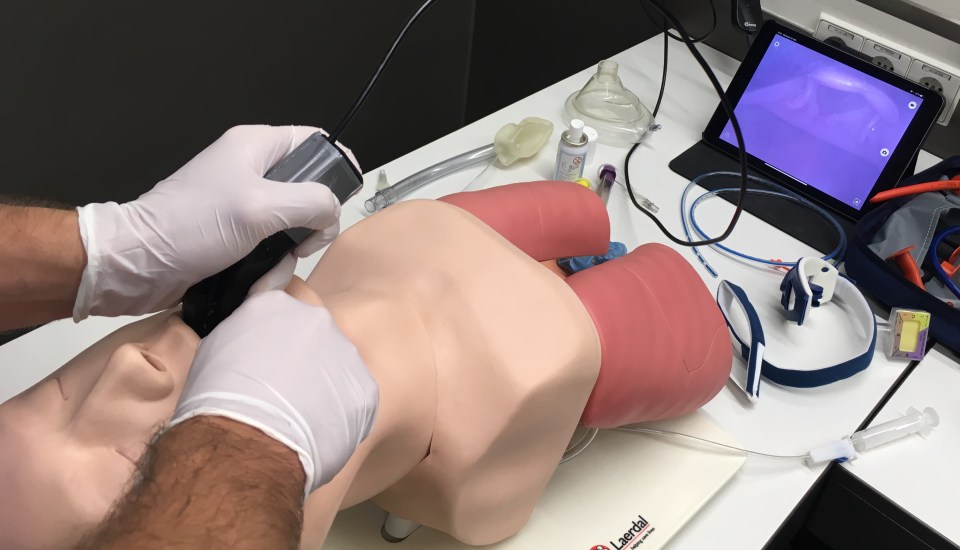
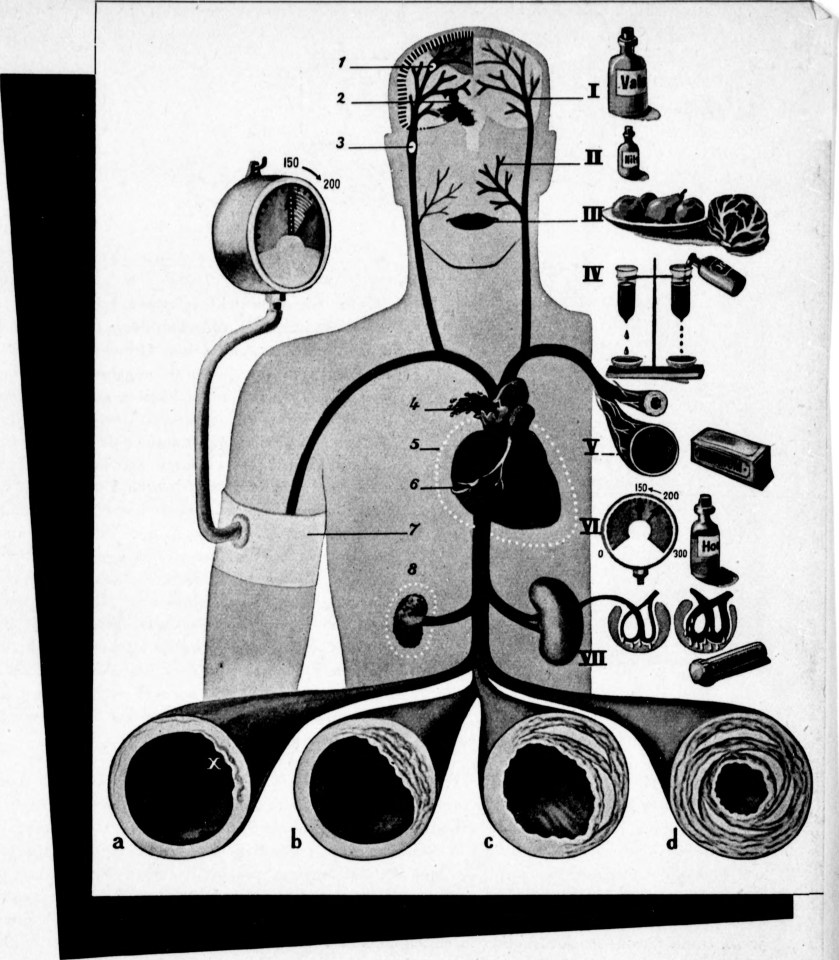
Begib dich mit uns auf eine Reise durch die zauberhafte Welt von POCUS. Dieser Artikel behandelt die Basics der Notfallsonographie und will den Austausch von Interessierten fördern. Hier soll ganz nebenbei eine Sammlung nützlicher Quellen und Tipps entstehen, um den Einstieg zu erleichtern und zum Weiterlernen zu motivieren.
Die zauberhafte Welt von POCUS