In zahlreichen Situationen muss sich die oder der Behandelnde zwischen mehreren medikamentösen Optionen entscheiden, um in kurzer Zeit das Beste für den Patienten herauszuholen. Da Patienten in der Regel komplexer gestrickt sind, als in vielen Leitlinien berücksichtig werden kann, ist es sinnvoll bereits im Vorfeld diverse Strategien bereit zu haben und mit den theoretischen Vor- und Nachteilen vertraut zu sein. Dementsprechend bin ich vor einiger Zeit auf einen tollen Beitrag des immer lesenswerten Josh Farkas von PulmCrit gestoßen, den ich euch hier gerne mit freundlicher Genehmigung des Autors als freie, kommentierte Übersetzung näherbringen möchte.Fallbeispiel
Eine ältere Dame mit Vorhofflimmern wird aufgrund einer schnellen ventrikulären Überleitung aufgenommen. Bei einer Herzfrequenz von 160 bpm ist sie beschwerdefrei. Sie erhält einen Bolus von 20 mg Diltiazem, gefolgt von einer mehrstündigen Perfusorgabe mit 15 mg/h. In Folge dessen reduziert sich ihre Herzfrequenz auf 110/min. Kommentar: Diltiazem i.v. ist in der BRD nicht erhältlich; legt man eine Dosierung von 0,25 mg/kg Diltiazem zugrunde, müsste die Dame ca. 80 kg wiegen, was zur Folge hätte, dass dies einem ungefähren Verapamil-Äquivalent von 6-12 mg entsprechen würde, bei einer Dosierung von 0,075-0,15 mg/kg, aber CAVE: 10 mg als Bolus sollten nicht überschritten werden.
In Folge dessen erhält sie 5 mg Metoprolol i.v.. Ein paar Minuten später konvertiert sie in den Sinusrhythmus mit einer Frequenz von 42 bpm und ihr Blutdruck fällt auf 70 mmHg systolisch. Sie wird zusehends bewußtseinsgemindert.
Entsprechend des ALS-Algorithmus für symptomatische Bradykardie wird sie daraufhin mit 0,5 mg Atropin i.v. therapiert. Gleichzeitig wird versucht ein transkutantes Pacing zu etablieren, unglücklicherweise koppeln die anterior geklebten Pads nicht.
Ihre Herzfrequenz fällt weiterhin, sie verliert das Bewusstsein und wird pulslos. Thoraxkompressionen werden begonnen und sie erhält 1 mg Adrenalin. Sofort hat sie wieder einen Kreislauf mit einem Blutdruck von 250/140 mmHg und einer Herfrequenz von 170 bpm. Schlussendlich erholt sie sich ohne Residuen .
Brauchen wir eine genauere Terminologie als nur “symptomatische Bradykardie”?
Die AHA (Kommentar: Und natürlich auch unser europäisches Äquivalent der ERC) haben einen einzigen Algorithmus für die symptomatische Bradykardie. Dennoch bietet die symptomatische Bradykardie viele Gesichter. So haben zum Beispiel beide der folgenden Patienten per definitionem eine symptomatische Bradykardie:
- Ein 55 Jahre alter Mann stellt sich in der Notaufnahme aufgrund einer seit einem Monat progredienten Verschlechterung einer Dyspnoe vor. Es lässt sich ein AV-Block III° mit ventrikulärem Ersatzrhythmus bei 45 bpm diagnostizieren. Er fühlt sich wohl.
- Die Dame im oben geschilderten Fall.

Möglicherweise sollte man bei der symptomatischen Bradykardie zwei unterschiedliche Ausprägungen betrachten:
- Stabile symptomatische Bradykardie: Bei diesen Patienten hat sich ein Gleichgewicht zwischen stabilen Vitalparametern und Symptomatik eingestellt. Sie haben einen kompensierten Zustand erreicht (z.B. kann der Blutdruck durch einen Anstieg des Schlagvolumens und durch gesteigerte Vasokonstriktion aufrecht erhalten werden). Sie bedürfen eines Monitorings und einer zügigen Therapie, befinden sich aber nicht in einem unmittelbar lebensbedrohlichen Zustand.
- Bradykarder Periarrest: Diese Patienten präsentieren sich mit sich stetig verschlechternden Vitalparametern und deutlich zunehmender Symptomatik. Sie befinden sich in einem dekompensierten Status mit zunehmender Instabilität, wenn sie in eine tödliche Spirale gleiten (vgl. Abb. 2 ). Sie bedürfen einer sofortigen, unmittelbaren Therapie, um das Fortschreiten in eine Arrestsituation zu verhindern .
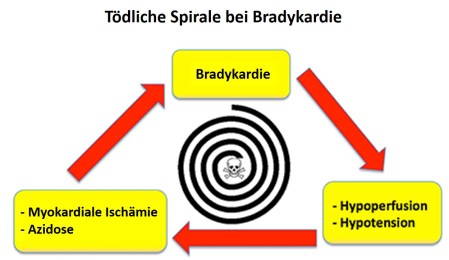
In gewisser Hinsicht steht die therapeutische Herangehensweise an Patienten mit stabiler, symptomatischer Bradykardie im Gegensatz zu der an Patienten in bradykardem Periarrest:
- Stabile symptomatische Bradykardie: Diese Patienten sind kardiopulmonal stabil. Aufgrund dessen ergibt es Sinn mit der am wenigsten aggressiven Maßnahme zu beginnen. Falls dies ohne Erfolg bleibt, kann die Therapie schrittweise in Richtung aggressiverer Behandlung eskaliert werden.
- Bradykarder Periarrest: Diese Patienten befinden sich in einem unmittelbar lebensbedrohlichen Zustand (Kommentar: Ein Versterben in kürzester Zeit bei fehlender oder mangelnder Therapie steht außer Frage). Aufgrund dessen ergibt es Sinn mit der Art aggressiver Behandlung zu beginnen, mit welcher man am ehesten ein sofortige Stabilisierung erreichen kann. Nachdem der Patient stabilisiert wurde, ist eine schrittweise Deeskalation der Therapie möglich.
Was sagen die Leitlinien zur Behandlung der symptomatischen Bradykardie?
Lasst uns die Strategien dreier Leitlinien für bradykarde Herzrhythmusstörungen betrachten:
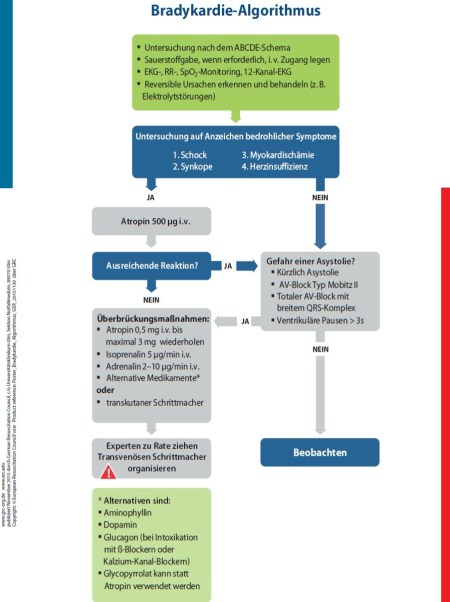
Abbildung 3 gibt die ERC/GRC-Leitlinie (Kommentar: Im Orginalpost von Josh wird der inhaltlich identische Algorithmus der AHA angeführt) zur Behandlung einer Bradykardie bei einem Erwachsenen wider. Es handelt sich dabei um einen guten Ansatz zur Therapie von Patienten mit stabiler symptomatischer Bradykardie. Der Algorithmus beginnt mit Atropin (der sichersten Therapie) und eskaliert zu aggressiveren medikamentösen Therapieformen. Aber auch die aggressivste, empfohlene Therapie (Adrenalin i.v. 2-10 mcg/min) erscheint ziemlich verhalten.
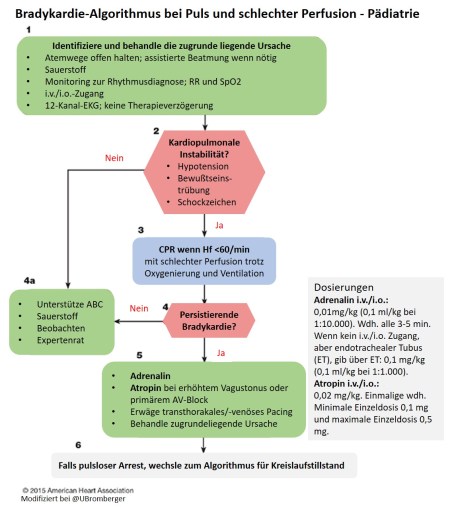
Abbildung 4 zeigt den Algorithmus für Bradykardie der AHA (American Heart Association) für pädiatrische Patienten. Kommentar: Ein vergleichbares graphisches Äquivalent aus dem deutschsprachigen Raum ist mir nicht geläufig. Der ERC hält sich bzgl. der Therapie bradykarder Herzrhythmusstörungen bei Kindern, was Schaubilder betrifft, etwas bedeckt (EPALS, S. 946 und 951), wenn man die dementsprechenden Textpassagen des ERC aber betrachtet scheint die Therapieempfehlung deckungsgleich mit der AHA zu sein. Die Deutsche Gesellschaft für Pädiatrische Kardiologie gibt in ihrer Leitliniehinsichtlich der medikamentösen Therapie den klaren Hinweis, dass eine solche nur als Überbrückungsmaßnahme bis zur Schrittmacherimplantation indiziert sei und wenn dann mit folgenden Medikamenten ohne konkrete Dosierungsempfehlungen: Isoprenalin, Orciprenalin, Ipatropiumbromid. Im Gegensatz zum Erwachsenen-Algorithmus scheint dieser eher für den bradykarden Periarrest gemacht worden zu sein. Das erste empfohlene Medikament ist Adrenalin mit einer Dosierung von 10 mcg/kg, was einer deutlich aggressiveren Therapie als beim Erwachsenen entspricht. So würde z.B. Harry Potter ungefähr die 100fache Dosis Adrenalin bekommen im Vergleich zu Xander Cage alias Vin Diesel:

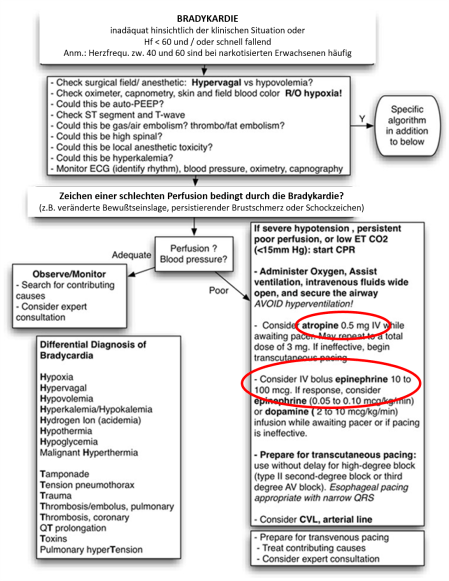
Schlussendlich noch einen Bradykardie-Algorithmus, welcher für die Anästhesie entwickelt wurde (Moitra 2012). Dieser Algorithmus schlägt einen Mittelweg zwischen der oben angeführten beiden Leitlinien ein: Es werden sowohl Atropin, als auch die Bolusgabe von 10-100 mcg Adrenalin erwogen.
Warum Adrenalin bei bradykardem Periarrest?
Leider existieren keine prospektiven, randomisierten Doppelblindstudien, die Atropin und Adrenalin zur Therapie einer Bradykardie vergleichen. Dementsprechend bilden die folgenden Argumente Adrenalin zu verwenden lediglich eine Diskussionsgrundlage.
#1. Adrenalin ist bei einer größeren Patientengruppe effektiv

Dadurch, dass Atropin den N. vagus inhibiert, wird der parasympatische Einfluss auf das Herz unterbunden. Das funktioniert natürlich prima für vagal induzierte Bradykardien (z.B. vagaler Reflex, Cholinergika). Allerdings verfehlt es seine Wirkung bei Bradykardien anderer Genese (z.B. Leitungsblock unterhalb des AV-Knotens). Insgesamt scheint Atropin lediglich bei 28% der Patienten mit symptomatischer Bradykardie effektiv zu sein (Brady 1999).
Im Gegensatz zu Atropin stimuliert Adrenalin das gesamte Myokard (Vorhäfe, Sinus- und AV-Knoten, Ventrikel). Dadurch ist Adrenalin im Vergleich zu Atropin wahrscheinlich bei einer größeren Spannbreite an Bradykardien wirksam:
- Atropin sensible Bradykardien, welche aufgrund eines überschießenden Parasympatikus auftreten, können im Allgemeinen mit Adrenalin durchbrochen werden.
- Atropin refraktäre Bardykardien sprechen meist ebenfalls auf Adrenalin an.
Vavetsi et al untersuchten im Jahre 2008 100 Patienten mit persistierender, asymptomatischer Sinusbradykardie hinsichtlich der Effektivität von Atropin oder Isoprenalin (β-Agonist mit ähnlichem Wirkmechanismus im Vergleich zu Adrenalin). 47 Patienten sprachen gut auf Isoprenalin, aber nicht auf Atropin an, wogegen keiner gut auf Atropin, aber nicht auf Isoprenalin reagierte. Die Annahme, dass eine beta-adrenerge Stimulation bei einer größeren Spannbreite von Bradykardien effektiv ist, im Vergleich zu Atropin, wird hierdurch unterstützt.

In Abbildung 8 seht ihr den Originaltext aus den AHA Leitlinien zur Bradykardie bei Erwachsenen, in welchen empfohlen wird bei bestimmten Arten der Bradykardie auf Atropin zu verzichten, da es aller Voraussicht nach nicht wirken wird (Kommentar: Auch hier ist mir keine entsprechende Textpassage in den Leitlinien des ERC von 2015 geläufig). Allerdings bleibt festzuhalten, dass im Falle eines sich rapide verschlechternden Patienten, niemand die Zeit hat den genauen Mechanismus der Arrhythmie zu diagnostizieren. Aufgrund dessen ist es wahrscheinlich das Beste die Komplexität der Maßnahmen zu reduzieren und direkt mit Adrenalin zu beginnen (sozusagen dem Tazobac der Bradyarrhythmien).
#2. Adrenalin bietet eine höhere Kreislaufunterstützung
Patienten, die im Rahmen ihrer Bradykardie sterben, sterben nicht wirklich durch die Bradykardie selbst, sondern vielmehr durch den entstehenden kardiogenen Schock (bedingt durch den geringen kardialen Auswurf). Atropin ist lediglich in der Lage die Herzfrequenz zu steigern, nichts weiter. Adrenalin dagegen ist für eine schnellere Herzfrequenz, erhöhte kardiale Kontraktilität, ein gewisses Maß an Venokonstriktion mit daraus resultierender Erhöhung der Vorlast und eine arterielle Vasokonstriktion verantwortlich. Dadurch bietet Adrenalin sogar atropinsensiblen Patienten eine deutlich größere Kreislaufunterstützung.
In einem Periarrest ist keine Zeit für unterschiedliche Medikamente (erst etwas Atropin zur Steigerung der Herzfrequenz…dann etwas Noradrenalin um den Blutdruck zu verbessern…). Es braucht ein einzelnes Medikament, das in der Lage ist den Patienten zu stabilisieren. Der am vielversprechendste Kandidat hierfür ist Adrenalin.
#3. Atropin selbst kann eine Bradykardie verursachen
Der Wirkungsmechanismus von Atropin auf das Herz ist komplex:
- In niedriger Dosierung blockiert Atropin M1-Acetylcholinrezeptoren im parasympatischen Ganglion, welches den Sinusknoten kontrolliert, was eine Abnahme der Herzfrequenz zur Folge hat (Bernheim 2004).
- In höherer Dosierung blockiert Atropin M2-Acetylcholinrezeptoren direkt am Myokard. Dies reduziert den parasympatischen Einfluss auf das Herz und führt somit zu einer Erhöhung der Herzfrequenz.
Dosen unter 0,5 mg sollten vermieden werden, da subtherapeutische Level eine Bradykardie verursachen können. In höherer Dosierung überwiegt der Effekt die Herzfrequenz zu beschleunigen.
Dosen unter 0,5 Milligramm und eine langsame Injektion sind mit einer paradoxen Bradykardie assoziiert. – Tintinalli’s Emergency Medicine 8. englische Auflage, S. 125.
Bei normalen Patienten wird Atropin in Dosen von 0,4-0,6 mg am ehesten eine vorübergehende, leichte Verlangsamung der Herzfrequenz verursachen bis die Gewebekonzentration ansteigt . Im Allgemeinen ist dieser Effekt von kurzer Dauer und von lediglich geringer Konsequenz. Allerdings ist die Medikamentenverteilung durch den Kreislauf bei Patienten im kardiogenen Schock meistens verzögert, was es möglich erscheinen lässt, dass bei Patienten im bradykarden Periarrest dieser Zeitraum der induzierten und zusätzlich verschlechterten Bradykardie verlängert und somit klinisch relevant wird. Eine Atropin induzierte Bardykardie scheint bei sehr adipösen Patienten bzw. bei Z.n. Herztransplantation zusätzlich problematisch zu sein (Bernaheim 2004, Carron 2015).
Da prospektive randomisierte Doppelblindstudien fehlen, ist es unmöglich die klinische Relevanz einer Atropin induzierten Bradykardie bei Patienten im Periarrest festzustellen. Falls diese Patienten sich nach der Gabe von Atropin verschlechtern wird am ehesten die Grundsituation (und nicht die Nebenwirkung des Atropins) hierfür verantwortlich gemacht werden. Es ist möglich, dass hin und wieder, ohne dass wir uns dessen bewusst sind, Patienten einen Schaden von Atropin davontragen.
Wie ist Adrenalin im Periarrest zu dosieren?
Beginne mit einem Bolus
Die ideale Adrenalindosis bleibt ein Geheimnis, wahrscheinlich ist sie abhängig davon, wie nah Gevatter Tod neben dem Bett des Patienten steht. Moitra et al empfehlen einen Bolus von 10-100 mcg. Ein Bolus von 20-40 mcg i.v. erscheint vernünftig für die meisten Patienten .
Ein guter Weg dies zu erreichen ist das sogenannte “Push-Dose”-Adrenalin Konzept, d.h. eine Lösung mit 10 mcg/ml z.B. nach unten im Video gezeigten Mischrezept (Weingart 2015). 2-4 ml des “Push-Dose”-Adrenalins ergeben einen Bolus von 20-40 mcg. Kommentar: Das hier angeführte Mischungsverfahren erscheint mir für unsere Breiten allerdings wenig praktikabel. Scott Weingart geht davon aus, dass das zur Verfügung stehende Adrenalin bereits in einer 1:10.000 Lösung vorhanden ist, d.h. 100 mcg/ml. Bei uns ist primär das pure Adrenalin mit 1 mg/ml (also 1:1.000) zu finden. Dementsprechend hier ein alternatives schnelles Rezept um die notwendige Konzentration von 10 mcg/ml (1:100.000) zu erreichen:

- Man nehme 1 ml Adrenalin in der Konzentration 1 mg/ml (in der Regel 1 Ampulle Suprarenin oder 1 ml aus dem Suprarenin-Partyfässchen).
- Man appliziere diesen Milliliter in eine 100 ml große NaCl 0,9% Kurzinfusionsflasche (oder Beutel).
- Man beschrifte diese Flasche auf das Deutlichste und behalte sie stets bei sich.
- Et voilà: 10 mcg/ml Adrenalin in einer Menge von 100 ml (dass es rein mathematisch nicht ganz 10 mcg/ml sondern 9,90099 mcg/ml sind bitte ich zu entschuldigen).
Mischrezept für Push-Dose-Adrenalin von Scott von EMCrit auf Vimeo.
Ein anderer schneller und nicht ganz sauberer Ansatz wäre 1/2 ml einer 100 mcg/ml Adrenalinkonzentration (1:10.000) zu spritzen. Kommentar: Falls keine 100 ml Kurzinfusionsflaschen für o.a. Rezept zur Verfügung stehen, wäre folgendes Rezept eine weitere Möglichkeit:
- Man nehme 1 ml Adrenalin in der Konzentration 1 mg/ml (in der Regel 1 Ampulle Suprarenin oder 1 ml aus dem Suprarenin-Partyfässchen).
- Man verdünne diesen Milliliter mit 9 ml NaCl 0,9% in einer 10 ml Spritze.
- Man beschrifte diese Spritze auf das Deutlichste und behalte sie stets bei sich.
- Et voilà: 100 mcg/ml Adrenalin in einer Menge von 10 ml (diesmal auch mathematisch korrekt).
Bei Patienten, deren Herzfrequenz schnell fällt und die kurz vor dem Arrest stehen, ist das ein angemessenes Verfahren . Dennoch sollte man sich des Risikos der ungenauen Dosierung bewusst sein.
Fahre mit der kontinuierlichen Gabe fort
Wenn der Patient auf einen Adrenalinbolus reagiert, sollte unmittelbar ein Adrenlinperfusor begonnen werden. 2-10 mcg/min ist allgemein empfohlen für bradykarde Zustände. Für den bradykarden Periarrest, mag es besser sein mit 10 mcg/min zu starten und sobald eine Stabilisierung erreicht werden langsam wieder auszuschleichen . Kommentar: Legt man eine Standardperfusorspritze von 50 ml zugrunde, bedeutet das bei 1 mg Adrenalin auf 50 ml eine Konzentration von 20 mcg/ml. Um eine Dosierung von 1 mcg/min zu erreichen, ist eine Laufrate von 3 ml/h erforderlich. Das bedeutet dementsprechend für die empfohlenen 10 mcg/min eine Laufrate von 30 ml/h.
Überwinde die Adrenalinophobie
Adrenalin muss mit einem gewissen Maß an Respekt behandelt werden. Es ist anfällig für Dosierungsfehler, welche fatal enden können. Allerdings sollte dies nicht zu einer Adrenalinophobie führen: Einer irrationalen Angst vor Adrenalin, sogar in Situationen, in welchen es sich als lebensrettend erweist (z.B. Anaphylaxie).

Akut- und Notfallmediziner (Vorschlägefür einen bessere Übersetzung von “Resuscitationists” sind jederzeit herzlich willkommen) müssen mit Adrenalin in seinen unterschiedlichen (Applikations-)Formen vertraut sein (intramuskulär, Push-Dose, Perfusor). Wenn es richtig dosiert wird, ist es ein sicheres Medikament. Aber bitte denkt daran, dass die intrakardiale Adrenalingabe nicht länger empfohlen wird :
Übersichtsschema für den Patienten im bradykarden Periarrest
Ein Patient im bradykarden Periarrest kann entweder mittels medikamentöser Therapie (z.B. Adrenalin) oder elektrischer Therapie (z.B. transkutanes Pacing) gerettet werden. Leider ist nicht vorauszusagen, welche Therapie bei welchem Patienten wirkt. Dementsprechend ist es eine vernünftige Strategie simultan beide Arten der Behandlung zu versuchen (vgl. Abbildung 11).
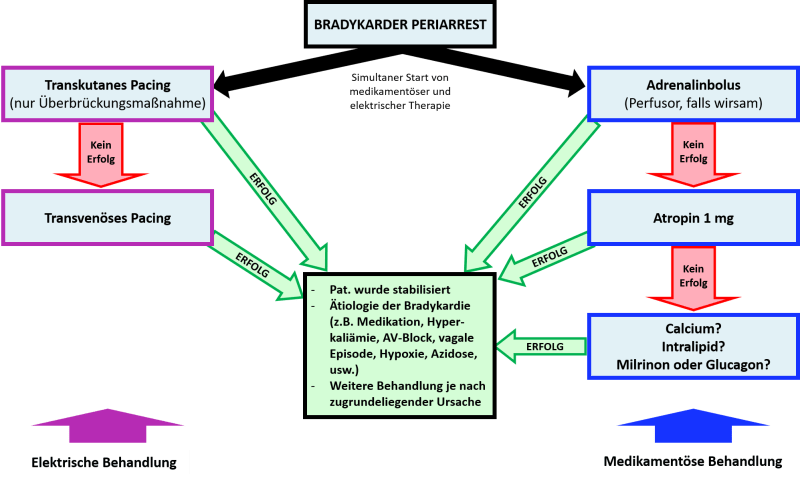
Der Gebrauch von Calcium bei therapierefraktärer Bradykardie wurde auf PulmCrit an anderer Stelle bereits im Rahmen des BRASH Syndroms diskutiert (Kommentar: Worauf wir hier auf dasFOAM in hoffentlich nicht allzu ferner Zukunft eingehen werden.).
- Bei bradykarden Patienten ist es hilfreich zwischen einer stabilen, symptomatischen Bradykardie und einer sog. Periarrest-Bradykardie zu unterscheiden, einer Bradykardie, welche den Patienten in Kürze wird versterben lassen. Der jeweilig beste Therapieansatz ist in beiden Fällen unterschiedlich.
- Adrenalin scheint für den Periarrest aufgrund folgender drei Gründe von Vorteil zu sein:
-
- (1) Wirkung bei einer größere Spannbreite von Bradykardien
- (2) Deutlich bessere hämodynamische Unterstützung (Chronotropie, Ionotro-pie und Vasokonstriktion)
- (3) Keine paradoxe Bardykardie
- Die beste initiale medikamentöse Therapie für den bradykarden Periarrest ist am ehesten Push-Dose-Adrenalin, gefolgt von einem Adrenalinperfusor. Allerdings sollten dadurch die Bemühungen für ein zusätzliches elektrisches Pacing nicht verzögert werden.
Weitere Informationen
- Push-Dose Katecholamine (EMCrit)
- BRASH Syndrom & Versagen des ACLS Bradykardie-Algorithmus (PulmCrit)
Kommentare
Es handelt sich hierbei um einen imaginären Fall, aber er basiert auf einem Konglomerat von ähnlichen Fällen, welche ich an verschiedenen Einrichtungen erleben durfte.
Mein ganz besonderer Dank geht an Dr. Greg Adaka für die kürzliche Einführung des Begriffs Periarrest auf EM:RAP. Das ist wirklich ein großartiges Wort. Wenn ich das nächste mal eine Pizza bestelle, werde ich das Restaurant bitten sie unverzüglich zu machen, weil ich mich im hypoglykämen Periarrest befinde.
Goodman & Gillman’s The Pharmacological Basis of Therapeutics, 12. englische Ausgabe, 2011, Seite 227. Es handelt sich dabei um die gebräuchlichste Erklärung zur Atropin induzierten Bradykardie, obwohl eine Vielzahl an Theorien in der Literatur existieren. Einige Fallberichte schreiben gar von einem kompletten Leitungsblock nach Atropingabe (z.B. Chin 2005, Maruyama 2003).
Es wird allgemein behauptet, dass die Halbwertszeit von Adrenalin im Blut 2-3 Minunten beträgt. Legt man diese Halbwertszeit zugrunde, so sollte ein Bolus von 20-40 mcg Adrenalin vergleichbare Konzentrationen hervorbringen wie die durchgängige Konzentration einer kontinuierlichen Infusion von 10 mcg/min Adrenalin. Natürlich ist die einzig korrekte Adrenalindosis im wahren Leben die, die deinen Patienten am Leben erhält.
Es ist wahrscheinlich besser etwas zuviel Adrenalin (z.B. 50-70 mcg) zu spritzen und einen Herzkreislaufstillstand zu verhindern, als dem Patienten zu erlauben in den Arrest überzugehen (was zur Folge hätte, dass du eine ganze Ampulle spritzen würdest).
Allerdings denke ich nicht, dass es tatsächlich ein Maximum hinsichtlich der Infusionsrate gibt. Wenn der Patient auf Push-Dose Adrenalin aber nicht auf 10 mcg/min anspricht, dann solltest du versuchen den Perfusor höher zu stellen.
Trotzdem ist das per se keine schlechte Maßnahme. Die Applikationsstelle wurde markiert, das Team hat verschiedene Herangehensweisen besprochen und schnell einen Konsensus erreicht. Ich habe einige Reanimationen gesehen die nicht halb so gut organisiert waren. Allerdings ist ein ziemliches Maß an Unfreundlichkeit dabei, was sicher nicht hilfreich ist. Aber etwas später findet man eine gute Beschreibung der sogenannten post Reanimationserschöpfung, als John Travolta im Anschluss kollabiert.
ERRANDUM: Korrekterweise ist in Abb. 8 mit TCP nicht Calciumphosphat sondern transkutanes Pacing gemeint. vgl. Kommentar vom 22.02.2022
Bildverweis: Adrenalinophobie. Titelbild als Ausschnitt einer Aufnahme von Peter Bond, veröffentlicht als creative commons.



Abgesehen davon dass beim AV Block Typ Mobitz Atropin eh eher kontraindiziert und beim Block dritten Grades die Wirkung vom Ort der Blockierung abhängig ist (man merkt schon meine Adrenalin Affinität) wäre ich persönlich bei einer hämodynamischen instabilen Situation ziemlich schnell beim Pacer (wenn vorhanden).
Sehr wichtiger Post! Danke! Es wird wirklich Zeit, dass Leitlinien hier mal etwas konkreter werden. Auch im Januar-Heft der Zeitschrift RETTUNGSDIENST wird es um dieses Thema gehen (und die hier geschilderte Expertenmeinung vertreten werden 😉
Zu a Übersetzung Abb 8: Meint TCP nicht eher”transcutaneous pacing” als Calcium (wie in der Übersetzung angegeben)?
Hallo Kai,
vielen Dank für dein aufmerksames Auge; ich habe das im Eifer wohl mit Calcium-Tri-Phosphat verwechselt, was aber in diesem Kontext natürlich keinen Sinn ergibt. Du hast völlig Recht, das hier vielmehr das transkutane Pacing gemeint ist.
Hallo, auch hier geht es um die Übersetzung der Abbildung 8. Im ersten Satz finde ich es wichtig, dass es um den AV-Block zweiten Grades, Mobitz Typ II geht, in der Differenzierung zum Mobitz Typ I oder Wenkebach. Das geht in der Übersetzung leider unter. Das mit dem Calcium statt Pacing steht dort auch noch. Ansonsten vielen Dank für den hilfreichen Artikel!