Samstagnachmittag. Extrem stressiger Dienst auf dem Land mit bisher zwei Einsätzen in neun Stunden für die NEF-Besatzung. Vor lauter Anstrengung fallen Notärztin und Rettungsassistent die Augen zu, als der Melder geht: “Notfall Kind, Ertrinken, Nefso”. Erstaunlich schnell sprinten zwei rote Leute zu einem schon etwas älteren roten Auto und fahren mit einem unbehaglichen Gefühl (und Quietschgeräusch) um die nächste Kurve.
Bei Ankunft steht eine junge Mutter mit Kleinkind auf dem Arm am Straßenrand und winkt eifrig. Der kleine Jeremy-Pascal (3) habe im Garten der Großeltern gespielt und sei dann ins Plantschbecken gefallen, der Oppa hätte ihn wieder rausgezogen. J.-P. mustert vom Arm der Mutter aus interessiert die Rettungsdienstler, ist nicht tachydyspnoeisch oder aufgeregt. Im Rettungswagen zeigen sich zum nassen, aber sonst klinisch völlig unauffälligen Kind auch noch völlig unauffällige Vitalparameter, die Lungen sind beidseits frei, ohne Obstruktion, Rasselgeräusche oder sonstiges. Nachdem der Kleine einen Teddy aus einer Schublade des RTW bekommen hat, geht die Fahrt ins Krankenhaus los.
In der Notaufnahme von dasHOSPITAL siehst du nun den kleinen Patienten inklusive aufgeregter Mutter, die dich mit großen Augen fragt: “Aber Sie werden ihn doch wohl hier behalten, immerhin kann er ja jetzt noch im Schlaf ertrinken, das hab ich letztens gelesen!”
Dein Blick wandert zu Jeremy-Pascal, der mit einem riesigen Wassereis in der Hand vergnügt um die Patientenliege herum flitzt. Im Hintergrund aber holt der Rettungsassistent (schon im Beruf als du noch Kuscheltiere mit einem Spielzeug-Arztkoffer untersucht hast) sein Handy raus, googelt schnell und nickt wissend. Unter “sekundäres Ertrinken” und auf Englisch “dry drowning” erscheinen schockierend viele Artikel, du überfliegst die ersten paar:
“Sommer, Sonne, Baden am Meer. Plötzlich eine Welle. Ein Junge atmet Wasser ein. Aber es scheint alles gut. Eine Woche später ist er tot.” (mdr.de)
“Sogenanntes trockenes und sekundäres Ertrinken ist auch noch Tage nach dem Plantschen möglich.” (focus.de)
“Junge ‘ertrank’ im Bett: Was ist sekundäres Ertrinken? ” (Osnabrücker Zeitung)
Hat nicht auch damals in der Uni/Ausbildung ein Dozent betont, dass Patienten (insbesondere Kinder), die einen Ertrinkungsunfall hatten, im Krankenhaus beobachtet werden müssen? Aber dem Kind geht’s doch gut!
Du bist verwirrt. Na, und jetzt?
Widmen wir uns mal der seriösen Seite des Internet:
Ha! Es gibt keinen einzigen (medizinisch dokumentierten) Fall, in dem ein initial asymptomatischer Patient plötzlich Stunden oder Tage nach dem Wasserunfall als Folge dessen verstorben ist.
Beim sogenannten ‘sekundären Ertrinken’, nicht zu verwechseln mit dem im Deutschen oft gleichbedeutend benutzten ‘trockenen Ertrinken’ ( = Wasseraspiration führt zu reflektorischem Laryngospasmus), soll es noch lange Zeit nach dem Ertrinkungsunfall zum urplötzlichen Tod des Nichtsahnenden kommen. Übrigens sind beide ‘Definitionen’ nicht wirklich medizinisch anerkannt - aber dazu später.
Wenn man sich nun durch Literatur wühlt, findet man folgendes:

#1 Die Mortalität nach überlebten Ertrinkungsunfällen ist niedrig.
In einer brasilianischen Studie mit über 41.000 Fällen, in denen die Küstenwache Personen aus dem Meer fischen musste, wurden 1.831 in ein Zentrum zur weiteren Überwachung gebracht und dort anhand der körperlichen Untersuchung in verschiedene Kategorien aufgeteilt:
- Kategorie 1 (65%):
Husten ohne pathologischen Auskultationsbefund über den Lungen- Mortalität: 0%
- Kategorie 2 (18.4%):
Pathologischer Auskultationsbefund mit vereinzelten Rasselgeräuschen- Mortalität: 0.6%
- Kategorie 3 (3.2%):
Pathologischer Auskultationsbefund im Sinne eines ausgedehnten Lungenödems, ohne arterielle Hypertonie- Mortalität: 5.2%
- (…)
#2 Kinder verschlechtern sich nach überlebten Ertrinkungsunfällen nur selten.
In einer weiteren Studie (180 Fälle, mittleres Alter: 2.94 Jahre) entwickelten nur acht Kinder Komplikationen. Dabei hatten sechs dieser Patienten bereits zum Zeitpunkt der Aufnahme abnorme Vitalparameter. Die übrigen zwei hatten einen auffälligen körperlichen Untersuchungsbefund, beziehungsweise entwickelten Stöhngeräusche innerhalb einer Stunde.
Interessanterweise zeigten auch etwa ein Drittel aller komplikationsfrei verlaufenden Fälle initial pathologische Vitalparameter.
Die Autoren fassen zusammen, dass statt der normalen 6-8h Überwachungsperiode, klinisch unauffällige Kinder mit normalen Vitalparametern und körperlichem Untersuchungsbefund, nicht unbedingt länger beobachtet werden müssen.
#3 Initial unauffällige Patienten müssen nicht unbedingt aufgenommen werden.
Auch in der Zusammenfassung dieser retrospektiven Studie wird ein klares Statement gesetzt, denn “eine alveoläre Verletzung, die schließlich zum Lungenödem führt, wird immer Zeichen und Symptome hervorrufen, die schon zum Zeitpunkt der Erstuntersuchung auftreten”. Wie auch die anderen Studien gezeigt haben, ist es somit nicht nötig, Patienten ohne Zeichen einer Aspiration oder sonst auffälligen Befunden, stationär aufzunehmen. Die genannte Patientengruppe entwickelt so gut wie nie Pneumonie, Lungenödem oder andere respiratorische Komplikationen.
#4 Alter hat keinen prognostischen Einfluss.
Eine Metaanalyse stellt dar, dass das Alter des Patienten ebenso wenig wie Wassertemperatur und beobachtetes vs unbeobachtetes Ereignis, prognostisch Relevanz hat.
Der beste Faktor für ein positives Outcome ist eine kurze Untertauch-Zeit.
#5 Salzwasser führt nicht zu Hypovolämie, und Süßwasser nicht zu Hypervolämie, Hämolyse oder Hyperkaliämie.
In diesem Review werden noch einmal mehrere Ertrinkungs-Mythen besprochen.
#6 Es gibt viele irreführende Bezeichnungen.
Obwohl die Begriffe des Beinahe-, trockenen, nassen, sekundären und verzögerten Ertrinkens weit verbreitet sind und ihren Einzug in medizinische Fachliteratur - auf Deutsch wie auf Englisch - gefunden haben, wird von Experten gefordert, diese Bezeichnungen gänzlich zu vermeiden. Keine ist eindeutig definiert und hinreichend wissenschaftlich belegt - persönlich hab ich auch noch nichts von der Beinahe-Aortendissektion oder dem Beinahe-Herzstillstand gehört, nur weil die Person überlebt hat.
Dasselbe gilt für trockenes Ertrinken: Beim Ertrinkungsprozess gelangt oft nur wenig Wasser in die Lunge (< 2ml/kg KG), das dann meistens resorbiert oder abgehustet werden kann - diese relativ geringen Mengen können die Surfactantschicht der Lunge angreifen und/oder selten andere Komplikationen (Pneumonie etc.) verursachen.
Mehrere Publikationen legen sogar nahe, dass es ‘trockenes Ertrinken’ gar nicht gibt - wenn kein Wasser in der Lunge von Ertrinkungsopfern gefunden wird, deute dies eher darauf hin, dass die Person schon vor dem Wasserkontakt verstorben ist.
Auch der Begriff sekundäres/verspätetes Ertrinken ist irreführend. Menschen, denen es nach einem Ertrinkungsunfall (respiratorisch) schlecht geht, sollten das natürlich medizinisch abklären lassen. Wenn ein Patient sich aber direkt nach dem Ereignis pudelwohl gefühlt hat und erst mehrere Stunden bis Tage später Symptome entwickelt macht es Sinn, eher nach anderen Ursachen zu suchen.
Die übersetzte WHO-Definition des Ertrinkens lautet wie folgt:
Ertrinken ist der Prozess der respiratorischen Beeinträchtigung durch Ein-/Untertauchen in Flüssigkeit; die Folgen davon werden aufgeteilt in Tod, Morbidität und Nicht-Morbidität.
Verstanden? Hier nochmal in schön für die Müden unter euch:
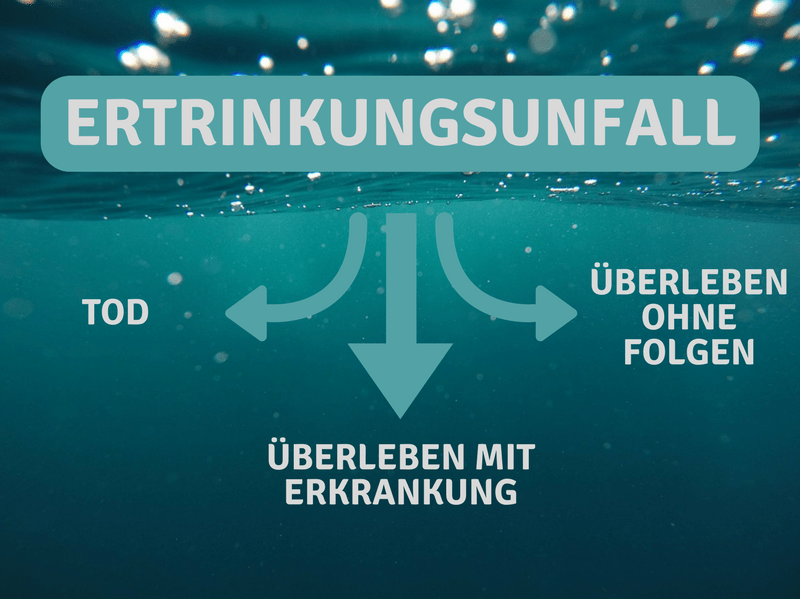
Den kleinen Jeremy-Pascal schickst du nun guten Gewissens nach Hause, zusammen mit dem eindringlichen Appell an die Mutter, Kleinkinder niemals unbeobachtet in die Nähe von Wasserquellen zu lassen.
____________________________________________________________________________________________
Bottom Line:
#1 Keine Panik, wenn ein Kind kurz in den Brunnen gefallen ist (pun intended), sich danach aber klinisch unauffällig, mit normalen Vitalparametern und Auskultationsbefund präsentiert. Es gibt nach derzeitigem Stand keinen Grund, auf eine stationäre Überwachung zu bestehen.
#2 Wenn jemand nach einem Ertrinkungsunfall über typische Symptome klagt oder sich der Zustand stetig verschlechtert, sollte dies medizinisch abgeklärt werden.
#3 Am besten hält man sich an die medizinisch validierten Definitionen, um Missverständnisse und Panikmache-Artikel zu vermeiden.
Hier eine solche Geschichte, mit prompter Antwort von Notfallmedizinern (auf Englisch).
Wie immer gilt: Der Einzelfall entscheidet, die genannten Empfehlungen sind ohne Gewähr, die Verantwortung liegt bei der behandelnden Ärztin bzw. dem behandelnden Arzt. Wie alle unsere Artikel behandelt auch dieser eine notfall- bzw. akutmedizinische Situation, nicht die Versorgung auf Station oder in der Hausarztpraxis. Die Geschichte und alle Beteiligten sind frei erfunden. Jegliche Ähnlichkeit mit realen Personen oder Ereignissen wäre rein zufällig.
Für die Sammler unter euch habe ich hier noch 3 klaine Rehctschreibfehler verstekt und auch einen, Kommafehler als Bonus.
Wissenswasserquellen:
Journalfeed: Dry Drowning - Stop the Myth
Emergency Care for You: Death After Swimming is Extremely Rare – And is NOT “Dry Drowning”
Wilderness Medicine Magazin: Dry and Secondary Drowning
Healio Pediatric Annals: Dry Drowning - Myths and Misconceptions
Resuscitation: Dry drowning - A distinction without a difference
Journal of rural emergency medicine: Submersion Injuries and Drowning in the Rural Emergency Department
American Family Physician: Prevention and Treatment of Drowning
Causes of Injuries Treated in the Emergency Department
A new definition of drowning: towards documentation and prevention of a global public health problem
Drowning, Review Article
WHO Fact Sheet on Drowning
Characteristics of drowning by different age groups
The Pediatric Submersion Score Predicts Children at Low Risk for Injury Following Submersions
Drowning without aspiration: Is this an appropriate diagnosis?
What Is the Incidence and Significance of “Dry-Lungs” in Bodies Found in Water?
Immersion-related deaths in infants and children: autopsy experience from a specialist center.
Near-Drowning and Drowning Classification
Predictors of safe discharge for pediatric drowning patients in the emergency department.
Drowning. Rescue, resuscitation, and reanimation.
Hawkins, Seth & Sempsrott, Justin & Schmidt, Andrew. (2017). News: ‘Drowning’ in a Sea of Misinformation. Emergency Medicine News.
39. 1. 10.10 97/01.EEM.0000522210.76452.e9.
Beitragsbild: CC BY-NC-SA 2.0 via flickr
Notarzt-Auto: https://upload.wikimedia.org/wikipedia/commons/4/40/Audi_notarzt.jpg
GIF: via giphy
Riesiges Buch: via memegenerator
Infografik: Hintergrundbild CC BY-NC-SA 2.0, Grafik selber erstellt




Schön geschriebener, informativer Artikel. Danke dafür!
Was ist denn das für ein NEF in Neustadt??