Der Fall
Auch heute wieder erscheint ein vom Hausarzt eingewiesener Patient mit einer “unklaren” Tachykardie bei uns im dasHOSPITAL. Der Rettungsdienst weiß ebenfalls nicht so richtig, was sie damit anfangen sollen und so kommt er mit “neu aufgetretenem Vorhofflimmern” zu uns. Und das erste EKG lässt das Team in der Notaufnahme erschauern, so schön ist es. Zumindest wenn man EKGs mag. Und keine sonstigen Hobbies hat. Aber das ist ein anderes Thema.
Zurück zum EKG:
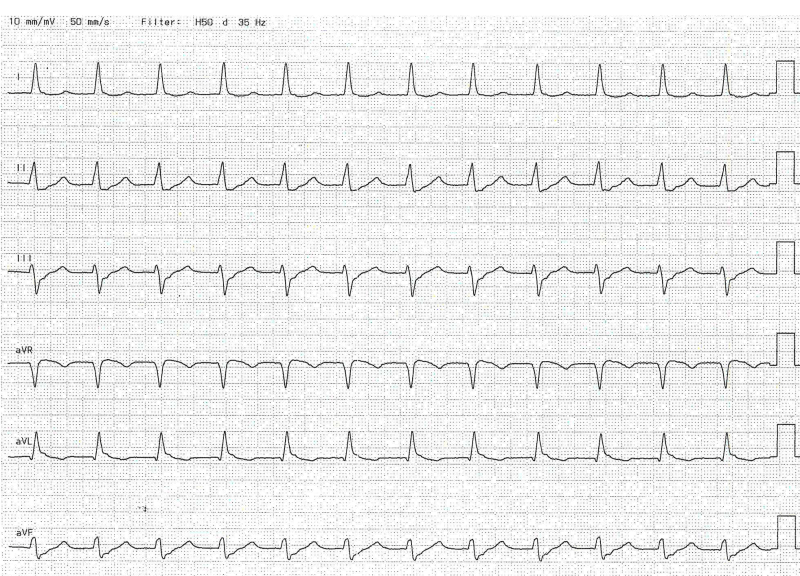
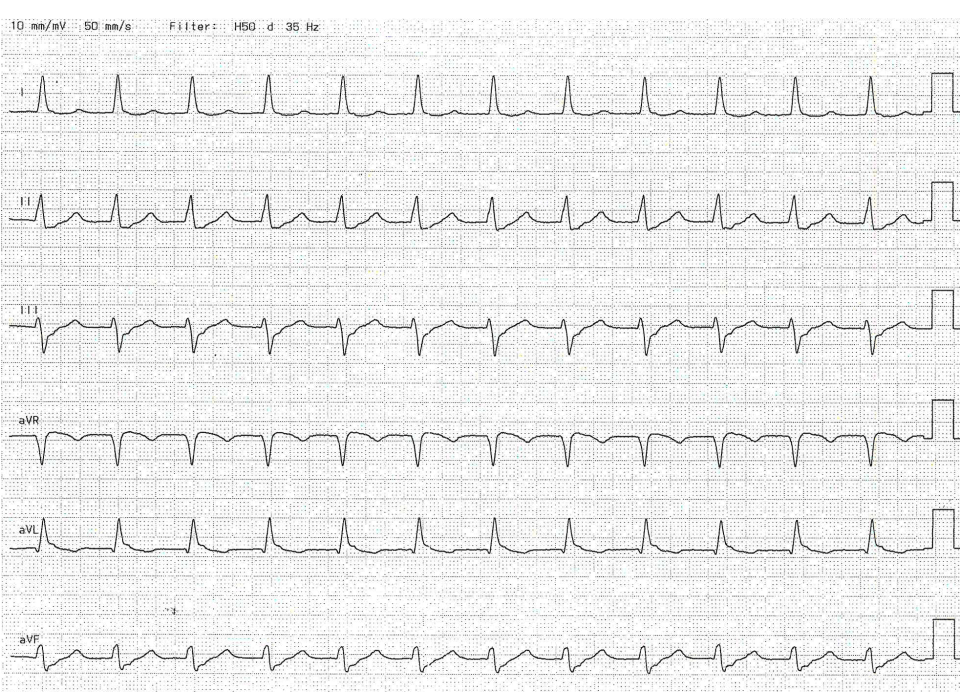
Vorhofflimmern ist das ziemlich sicher nicht. Starrfrequent um 150/min, da bleibt relativ wenig übrig. Und wenn man sich die Brustwandableitungen anschaut, dann wird es ganz eindeutig.
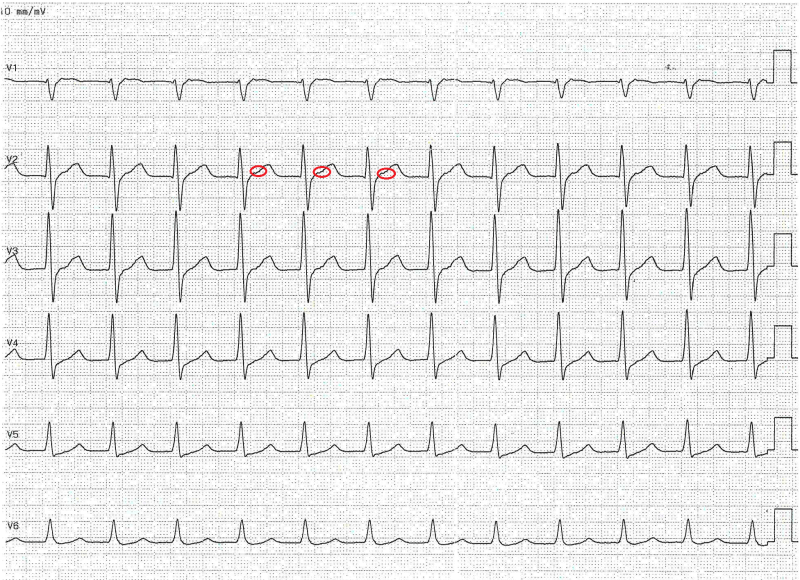
Ohne den Patienten klinisch gesehen zu haben, wissen wir jetzt schon anhand des EKGs, was das Problem ist und und wohin die Reise geht: retrograde P-Welle bei der AV-Knoten-Reentrytachykardie mit elektrophysiologischer Untersuchung im Verlauf bzw. konservativer Therapie.
Aber akut?
Adenosin. Oder gibt es da etwas anderes?
Wir haben jedenfalls Adenosin gegeben. Und damit war es kurz unangenehm für den Patienten, aber dann war wieder Sinusrhythmus. Na gut, es war sehr sehr unangenehm. Aber hey, was tun wir nicht alle für Sinusrhythmus.
(Und nur fürs Protokoll, die üblichen vagalen Manöver haben nicht funktioniert, gehören aber unbedingt vor das Adenosin.)
Großartig. Patient ist geheilt, wir haben 5 bis 7 km EKG-Streifen geschrieben (IMMER IMMER IMMER EKGs schreiben, bei jeder Rhythmusstörung, es gibt nie zu viel EKG, immer nur zu wenig) und die Telefonnummer der rhythmologischen Ambulanz mit geben (oder wer auch immer bei euch oder in der Nähe in den Herzen rumbrutzelt*).
AVNRT
Die AV-Knoten-Reentry-Tachykardie (AVNRT) ist eine supraventrikuläre Tachykardie und ist eine der häufigsten Rhythmusstörungen am sonst strukturell gesunden Herzen.
- Paroxysmale, also anfallsartige Episoden oft durch Belastung, Kaffee, Alkohol oder ähnliche Stimuli ausgelöst. Es trifft öfter Frauen als Männer (ca. 3:1) und kann Patienten aller Alterstufen und Erkrankungsschwere treffen.
- on-off-Phänomen, d.h. das Herz rennt plötzlich und eindeutig für die Patienten wahrnehmbar los und führt zu Palpitationen. Kollaps oder Synkope sowie Blutdruckabfall sind dann möglich, meist aber nicht gefährlich.
- bei Patienten mit KHK ist darunter grundsätzlich auch eine AP-Symptomatik möglich
- typische Begleitsymptome sind Dyspnoe, Unruhe und Angstgefühl sowie gelegentlich Polyurie, ausgelöst durch die Liberation von atrialem natriuretischem Peptid.
- Eine genau Frequenzangabe für die AVNRT ist schwierig, die Literatur sagt es seien Frequenzen von 140-280/min möglich, erfahrungsgemäß ist es meist um 150-180/min
- Es sistiert oft spontan, falls nicht kann eine medizinische Akutbehandlung notwendig werden.
- Grundsätzlich ist diese Rhythmusstörung meist harmlos und nur sehr selten lebensbedrohend, dann meist bei Patienten mit struktureller Herzerkrankung.
Diagnostik:
- Im Ekg typischerweise keine (versteckte) oder retrograde P-Wellen (wie in unserem Beispiel)
- Wie schon gelegentlich und oben angedeutet: bei Rhythmusstörungen IMMER IMMER IMMER ein EKG schreiben. Davor, danach, währenddessen, es können nicht genug EKGs sein. Niemand ist geholfen, wenn ein Notarzt den Patient übergibt mit bereits sistierter Tachykardie, aber niemand nachvollziehen kann wie die aussieht. Dann geht die Diagnostik von vorne los und der Patient steht wieder am Anfang.
- Umfelddiagnostik:
- Ein Echo ist sicher sinnvoll für die Identifizierung struktureller Herzerkrankungen
- Labor mit Elektrolyten, Herzenzymen, Nierenwerten und Schilddrüsenwerten
Physiotherapie (HA!):
Das einfachste und risikoärmste sind vagale Manöver. Kennt man:
- Glas mit kaltem Wasser trinken, optimalerweise mit Kohlensäure
- Carotis-Massage
- Valsalva-Manöver: für 15 Sekunden die Luft anhalten und pressen. Supersicher und wirkt fast bei einem von fünf Patienten. Sensationell.
Was? Wirkungsgrad deutlich unter 20%? Das wäre dann ja fast schon Zeitverschwendung. - Aber: es gibt Neues, nämlich das modifizierte Valsalva-Manöver nach dem REVERT-Trial:
Der Patient wird instruiert in eine 10ml-Spritze (oder ein Manometer mit Ziel-Druck 40mmHg) zu blasen, so dass der Kolben nach außen gedrückt wird. Nach ca. 15 Sekunden legt er sich zurück und seine Beine werden angehoben (quasi eine Trendelenburg-Position). Damit kann ein deutlich erhöhter Wirkungsgrad erreicht werden, das sind nämlich 43 Prozent statt der lumpigen 17 Prozent vorher ohne die Lageänderung.
Ist natürlich großartig, da man das den Patienten mit auf den Weg geben kann, und sie das zuhause selbst durchführen können. Wenn das so ausreicht und die Patienten zufrieden sind, muss man nicht mal abladieren. (“shared decision making” ist mal wieder das Stichwort. War übrigens auch das Motto meines diesjährigen Männertages, aber das ist ein anderes Thema, an das ich mich nur schemenhaft erinnere…)
Pharmakotherapie:
- Adenosin, hatten wir schon oben:
- Start mit 6mg i.v., als Bolus mit 20ml NaCl direkt hinterher (Steigerungsrate in 3-6mg Schritten, Kontraindikationen beachten!). Und wenn ich Bolus schreibe, meine ich auch Bolus. Das heisst: große Nadel in die Ellenbeuge, Infusion mit Dreiwegehahn dran, beide Spritzen vorbereitet. Adenosin nicht verdünnen (z.B. auf 10ml aufziehen)!
- Ich habe mir über die Jahre eine Technik angewöhnt, bei dir ich praktisch immer mit 6mg bereits erfolgreich bin. Adenosin ist meist in 2ml Ampullen aufgezogen (daher auch nicht verdünnen) und die 3-Wegehähne mit Verlängerung haben meist mindestens 2ml Fassungsvermögen. Das dunkle Zeug im Schlauch symbolisiert quasi die 2 Milliliter bereits in die Leitung gespritztes Adenosin.
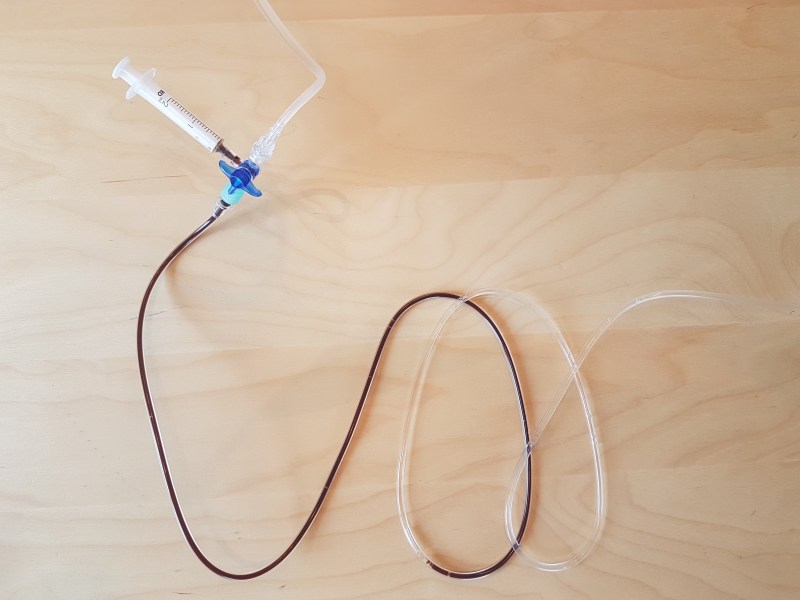 (BITTE UNBEDINGT BEI EUCH VORHER ÜBERPRÜFEN, das kleine Schwänzchen im unteren Bild links kann nämlich nur einen knappen Milliliter fassen!)
(BITTE UNBEDINGT BEI EUCH VORHER ÜBERPRÜFEN, das kleine Schwänzchen im unteren Bild links kann nämlich nur einen knappen Milliliter fassen!)
Also spritze ich völlig entspannt und ohne Hektik nur das Adenosin in den Schlauch und stelle dann den Dreiwegehahn quer (!), so dass nichts weiter laufen kann - weder Infusion noch Blut zurück. 20ml Spritze drauf und ab dafür.
20ml Spritze drauf und ab dafür.
Damit bekommt man immer einen richtigen Bolus hin. Wenn ihr dann mehr braucht (4ml oder 6ml), könnt ihr immer noch eine zusätzliche Verlängerung dazwischen bauen.
- Adenosin ist allerdings häufig eine Nahtod-Erfahrung. Man muss seine Patienten drauf vorbereiten! Die müssen wissen was auf sie zukommt, insbesondere die Brustenge und die Atemnot wird häufig extrem bedrohlich wahr genommen. Beruhigen und erklären, dass das vorbei geht und nachher alles wieder normal ist. Normaler zumindest als eine Herzfrequenz von um die 150/min. Es gibt Berichte, dass manche Patienten so starke Panik entwickeln, dass sie aus Angst vor dem Adenosin nicht mehr oder nur, wenn es gar nicht anders geht, in die Notaufnahme gehen. Das darf natürlich nicht passieren. Also: Aufklärung und Kommunikation sind hier der Schlüssel. ABER:
- Es gibt eine gleichwertige oder vielleicht bessere Alternative zum Adenosin, insbesondere bei Patienten mit pulmonaler Grunderkrankung (Asthmatiker): das gute, alte Verapamil (oder Diltiazem, aber das habe ich als Ampulle noch nie gesehen), langsam 2,5 - 5mg i.v. . Nachteil: die längere Wirkungsdauer verbunden mit dem geringen Risiko einer immer passageren Hypotonie. Vorteil: man fühlt sich nicht so beschissen und es wirkt mindestens genauso gut.
Bleibt nur noch das Abschlussgespräch mit dem Patienten, um mit ihm einen gemeinsamen Fahrplan zu besprechen. Siehe oben, was machen wir beim nächsten Mal, wie sehen die verschiedenen Optionen aus (medikamentöse Prophylaxe - Selbstbehandlung - Ablation)
* oder kryoabladiert, aber das klingt nicht so plakativ.
Wer noch Anregungen oder andere Meinungen hat, immer gerne: Meldet euch auf Twitter: @_dasFOAM oder @acutePOCUS, oder kommentiert auf Facebook oder auch hier unten.
Wie immer gilt: der Einzelfall entscheidet, die genannten Empfehlungen sind ohne Gewähr, die Verantwortung liegt bei der behandelnden Ärztin bzw. dem behandelnden Arzt. Wie alle unsere Artikel behandelt auch dieser eine notfall- bzw. akutmedizinische Situation, nicht die Versorgung auf Station oder in der Hausarztpraxis.
Quellen:
http://www.emlitofnote.com/?p=3236
http://stemlynsblog.org/the-revert-trial/
http://rebelem.com/the-revert-trial-a-modified-valsalva-maneuver-to-convert-svt/
https://lifeinthefastlane.com/avnrt-ecg/
https://first10em.com/adenosine-svt/


Vielen Dank für diese sehr gut ubd übersichtlich geschriebene Zusammenfassung!
Vielen Dank für den net geschriebenen Text! Kann hier auch Noch etwas mehr zum weiteren Behandlungs weg ausgeführt werden. Meine Kardiologin stellt die Ablation vor Medikamente, rät dazu trotz auswirkungsarmer Ausprägung, leider gerade aber häufig.
Hallo,
Gut geschrieben. Leide schon seit 2 Jahren darunter und selbst nach ablation leider zwei mal wieder aufgetreten. Da ich aber nun schwanger bin, wird keine ablation durchgeführt. Deshalb meine Frage: führt eine niedrige Einnahme von beta blocker dazu, den Auslöser von extrasystolen, somit auch die Auslöser für die tachykardie, zu verringern???
Liebe grüsse
Liebe Nicole, leider können wir hier keine individuellen medizinischen Ratschläge geben. Dein Kardiologe/in weiß bestimmt mehr!
Super beschrieben. Leider hat die kardiologische Abteilung bei mir nicht mal ein EKG geschrieben.
Endlich mal ein offener Bericht über Adenosin.Hatte es vor 4 Tagen bekommen, u. dachte ich sterbe…also nie wieder !
Ich habe das bestimmt schon 6x hinter mir. Davon am Donnerstag 2x in kurzen Zeitraum hintereinander. Habe mich meist sedieren lassen, weil ich so schlimme Schmerzen in den Extremitäten dabei hatte.
Danke für diesen launigen Bericht, ihn zu lesen hat viel Spaß gemacht. Hatte gestern den Notarzt hier wegen meiner AVRNT. Puls von 220 über fast 40min, dann einer der Sanitäter, die Sache mit der Spritze und nach hinten fallen. Zack: 104! Und natürlich habe ich ein Anfalls-EKG, sauberer Verlauf bei 210 Schlägen, also kein Grund mitzufahren. Bins ja gewöhnt, habe zwei bis vier Episoden im Jahr.
Was würde passieren, wenn Adenosin nicht im Bolus gespritzt wird, sondern zu langsam??