Dieser Artikel ist ursprünglich in verschiedenen Versionen bei emsbasics.com sowie ems12lead.com erschienen. Mit freundlicher Genehmigung der Autoren Brandon Oto und Vince DiGiulio haben wir den Artikel übersetzt und an einigen Stellen Anmerkungen eingefügt.
Wir alle kennen die Basics kardiopulmonaler Reanimation, viele haben Reanimationskurse besucht und beschäftigen sich mit fortgeschrittenen Aspekten rund um Pharmakotherapie (Adrenalin bei der Reanimation – hilfreich oder schädlich?), mechanische Thoraxkompression und Optimierung der Arbeitsabläufe (Pit Crew & High Performance CPR). Der grundlegendste aller Schritte im CPR-Algorithmus jedoch bringt Ersthelfer jedes Ausbildungsstands ziemlich zuverlässig ins Straucheln: Das zielgerichtete Erkennen eines Herz-Kreislaufstillstands.
Hier haben wir einige der interessantesten YouTube-Videos zusammengestellt, die pathophysiologische Phänomene im ad-hoc Moment des Kreislaufstillstands anschaulich darstellen. Glücklicherweise haben die meisten, wenn auch nicht alle der gezeigten Patienten überlebt. Wir schulden ihnen, den betroffenen Familien und den abgebildeten Rettungskräften Dankbarkeit für die Veröffentlichung.
Anm. d. Autors: Der Artikel dient nicht zur Kritik an der Performance der einzelnen Rettungsteams, zumal einige Videos deutlich älteren Datums sind. Konzentriert euch auf Symptome und Prodomi, um eure nächsten Fälle sicher beurteilen zu können. Um ein wenig Zeit zu sparen, sind einige der eingebetteten Videos auf den Zeitpunkt des Arrests vorgespult.
Die Rettung von Chris Solomons
Chris Solomons fühlte sich am gezeigten Morgen etwas unwohl, begann aber trotzdem seine Tagschicht als Leitstellenmitarbeiter für Yorkshire Air Ambulance in Großbritannien. Als plötzliche Brustschmerzen auftreten, untersuchen ihn die Kollegen vor Ort, leiten ein 12-Kanal-EKG ab und diagnostizieren einen ST-Strecken-Hebungsinfarkt. Das Video ist real, nicht gestellt und als mehr oder weniger glücklicher Zufall ein Must-See:
Euch wird exakt bei Minute 2:18 die Ansage “He’s in VF” und das Kammerflimmern auf dem Monitor auffallen. Chris wird plötzlich bewusstlos, wer genau hinhört, erkennt vielleicht das agonale Atemmuster. Als ihn die Crew auf den Boden legt (Anm.: Präkordialer Faustschlag bei 2:33) sieht man deutlich unkoordinierte Armbewegungen des Patienten, die wir häufig mit tonischen Krampfanfällen in Verbindung bringen. Die Jungs zögern richtigerweise nicht, und auch während der laufenden CPR und den zwei folgenden Defibrillationen behält Chris die Armposition bei, seine Schnappatmung ist deutlich erkennbar.
Wie man hier sieht, sind Spontanbewegungen und Atemtätigkeit während hochqualitativer, früh begonnender CPR nicht ungewöhnlich (und leider immer noch ein häufiger Beweggrund, Reanimationsbemühungen zu unterbrechen). Es erscheint ziemlich unangenehm einen vermeintlich wachen Menschen zu reanimieren, doch werden beschriebene Phänomene immer häufiger dokumentiert (CPR-assoziiertes Bewusstsein) und sind ein Ergebnis erfolgreicher Thoraxkompressionen und erhaltener cerebraler Aktivität.
Abschließend bleibt zu erwähnen, dass das gezeigte Team die Messlatte in den Bereichen Kommunikation und Mindset für einen solchen Ausnahmefall ziemlich hoch anlegt.
“Diagnostiziertes Krampfleiden” - wirklich?…
Synkope versus Krampfanfall - manchmal sind diese Symptomkomplexe für medizinisches Fachpersonal schwierig zu rekonstruieren und auch in der Akutsituation schwer zu differenzieren. Außer man hat natürlich einen Patienten unter kontinuierlichen Video-, EEG- und EKG-Überwachung, wie im folgenden Fall:
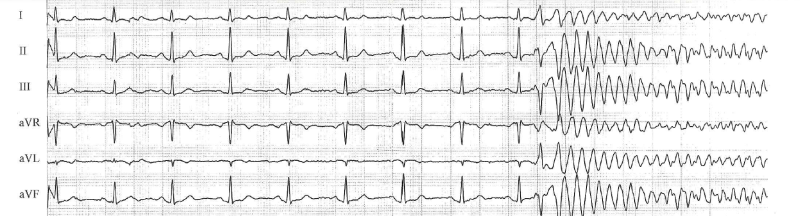
Eine 25-jährige junge Frau wurde im Rahmen eines vor 8 Jahren diagnostizierten Krampfleidens zur Diagnosesicherung einer EEG-Videoüberwachungsstation zugewiesen. Eigenanamnestisch berichtet sie von Angstzuständen, Unwohlsein und Palpitationen bevor sie bewusstlos wird, dann folgt spontane Remission innerhalb weniger Minuten(1). Eine dieser Episoden konnte aufgezeichnet werden, in der untersten Zeile ist die EKG-Ableitung zu sehen.
Da zu keinem Zeitpunkt adäquate CPR erfolgt, ist hier Gänsehaut garantiert. Daher erlauben wir uns einen Spoiler: Die Patientin überlebt ohne Residuen.
Bei 00:38 zeigt sich im EKG plötzlich eine Spitzenumkehrtachykardie, die Patientin fühlt erste Symptome und betätigt die Klingel. Kurz darauf wird sie bewusstlos und präsentiert eine eindrückliche Tachypnoe mit maximal tiefen Atemzügen - das Vollbild ihres Kreislaufstillstandes für knapp anderthalb Minuten.
Das hinzugerufene Personal, gewöhnt an das Behandeln verschiedener Formen cerebraler Krampfanfälle und vorab informiert über die typische Klinik der Patientin, beginnt routinemäßig mit der Beurteilung des vermeintlichen “Krampfanfalls” ohne Reanimationsmaßnahmen einzuleiten. Leider befindet sich im Raum weder ein Monitor, noch werden initial zentrale und periphere Pulse getastet (Anm.: Danke an Tom, bei 2:33 findet eine erste Pulskontrolle statt).
Ab 02:10 wird die Patientin bis auf ein paar agnonale Atemzüge apnoeisch (=Schnappatmung), das EEG zeigt zudem eine flat-line. Mehr Personal kommt hinzu, erkennt den Atemstillstand und positioniert sie in Seitenlage. Rund um Minute 03:23 konvertiert sie spontan in einen Sinusrhythmus.
Im Nachgang wird die ursächliche Torsade-de-Pointes erkannt und bei einer QTc von 430 - 480 ms eine Varianz des Long-QT Syndroms diagnostiziert. Die Patientin verzichtete auf die Implantation eines ICD und konnte medikamentös mit Erfolg therapiert werden.
Dieser Fall betont vor allen Dingen die Unabdingbarkeit, bei allen krampfenden Patienten die Möglichkeit eines Herzkreislaufstillstands miteinzubeziehen. Er zeigt zudem, dass Betroffene für eine überraschend lange Zeit nach Eintritt des Arrests weiteratmen, auch wenn keine Gehirnaktivität ableitbar ist.
Der Hotel-HKS
Dieses ältere Video zeigt eine Paramedic-Crew, die zu einem Mann mittleren Alters mit Brustschmerzen gerufen wird.
Kurz nach Eintreffen des Teams wird der Patient bewusstlos und zeigt Schnappatmung. Nach dem vorher beschriebenen Fall nicht sonderlich überraschend, fragt der Sanitäter zuerst nach einem bekannten Krampfleiden.
Ab 02:10 bewegt der Patient die Arme ziemlich ähnlich wie Chris Solomons im ersten Video. Nach Umlagerung auf die Trage atmet er weiter agonal und die Beteiligten, die Arrestsituation nicht realisierend, versuchen ihn erneut anzusprechen. Trotzdem folgt recht zügig die erste Defibrillation in einen Rhythmus mit kardialem Auswurf.
Bondi Beach Rescue
Dieses Video ist ein Ausschnitt der bekannten australischen TV-Show “Bondi Rescue”. Nach dem Schwimmen sucht ein Strandbesucher mit klassischen Brustschmerzen und Atemnot die lokalen Rettungsschwimmer auf. Diese erkennen die Leitsymptome, alarmieren den Rettungsdienst und bringen bereits AED und Defibrillationspatches an (Anm.: Sehr vorrausschauend! Klebt ihr auch Defipads bei allen STEMI-Patienten?).
Bei 01:14, kurz nach Eintreffen der Paramedics, klagt der Patient über Schwindel und wird reanimationspflichtig. Wie in den anderen Fällen, atmet er weiter und in Minute 01:40 ist erneut ein starrer, erhobener linker Arm sichtbar.
Hypoxie nach Apnoetauchen
Folgendes Video behandelt ausnahmsweise keinen Kreislaufstillstand, ist aber so eindrücklich, dass wir es hier kurz diskutieren möchten. Es zeigt einen Streckentaucher, der durch prolongierte Apnoe eine signifikante Hypoxie erleidet und bewusstlos von Begleitern an den Beckenrand gezogen wird. Unschwer zu erkennen, imponieren agonale Atemzüge und Myoklonien, die irrtümlich für einen Krampfanfall gehalten werden können. Es ist mehr oder weniger der gleiche ursächliche Mechanismus, globale cerebrale Hypoxie, der in der frühen Phase eines Kreislaufstillstands eine ähnliche Symptomatik hervorruft.
Der Tod von Hank Gathers
Diese Aufzeichnung geht an die Nieren. Einerseits zeigt sie das erste Todesopfer auf dieser Liste, andererseits gibt es in Hank Gathers Patientengeschichte (2) einige Faktoren, die tragischerweise unterschätzt wurden. Trotz bekannten malignen Rhythmusstörungen wurde der Kreislaufstillstand nicht erkannt und adäquat behandelt.
Bei 00:37 sieht man Gathers synkopieren. Er ist zu diesem Zeitpunkt wahrscheinlich schon reanimationspflichtig, zeigt aber Atemtätigkeit und sporadische Muskelbewegungen. Nach ein paar Sekunden richtet er sich sogar kurzzeitig auf, kollabiert erneut und entwickelt eine generalisierte, krampfanfallähnliche Symptomatik. Nach quälenden 2 Minuten ohne medizinisches Eingreifen wird er vom Feld getragen und verstirbt in Folge.
Anthony van Loo
Diesmal mit Happy-End: Der belgische Außenverteidiger Anthony van Loo erhielt 2008 eine ICD-Implantation, nachdem bei ihm eine hypertrophe Kardiomyopathie diagnostiziert worden war (die gleiche Erkrankung, die Hank Gathers das Leben kostete). Dieses Video zeigt Anthony, anfangs hinten im Bild, als er auf dem Spielfeld eine maligne Arrhythmie mit konsekutivem Kreislaufstillstand erleidet. Nach wenigen Sekunden schockt der ICD ihn gut sichtbar in einen Normrhythmus zurück.
Dieser Beitrag unterstreicht deutlich zwei Dinge: den Begriff “plötzlicher Herztod” - Anthony zeigt keine nennenswerten Prodromi - sowie die Effektivität unmittelbarer Defibrillation. Letzteres wollen wir in unserem Patientenkollektiv durch Frühdefibrillation erreichen, bis dahin erkaufen wir uns Zeit mit qualitativ hochwertiger Herzdruckmassage, idealerweise durch Ersthelfer.
Miguel Garcia
Ein weiterer Fußballspieler, Miguel Garcia, erleidet hier während des Spiels einen plötzlichen Herzstillstand. In folgendem Video sieht man ihn im Hintergrund links, als er zu laufen beginnt und plötzlich kollabiert.
Glücklicherweise hatten die prompten Wiederbelebungsmaßnahmen Erfolg. Demgegenüber steht eine ganze Reihe von Sportlern, die einem plötzlichen Herztod und verzögerten Rettungsmaßnahmen zum Opfer gefallen sind. Einen davon haben wir noch:
Antonio Puerta
Wie in den letzten Aufnahmen auch, kollabiert Antonio plötzlich während des Spiels. Man sieht ihn kurz kniend, dann bewusstlos und umringt von Mitspielern.
Kurz nach dem Eintreffen des Trainers wird er wieder wach und begibt sich nach dem Auswechseln zu Fuß in die Kabine.
Synkopen sind signifikante “RED FLAGS”, besonders wenn sie unter körperlicher Belastung auftreten!
Unkomplizierte Ursachen einer Synkope sind von außen nicht von episodischen, malignen Arrhythmien zu unterscheiden. In diesem Fall erlitt Antonio Puerta einen selbstlimitierenden plötzlichen Kreislaufstillstand. Trotz unkritischer Präsentation danach danach erlitt er in der Kabine einen zweiten Stillstand und konnte nicht erfolgreich wiederbelebt werden. Als pathophysiologische Ursache stellte sich im Nachgang eine arrhythmogene rechtsventrikuläre Dysplasie (ARVD) heraus.
Fazit
Bei allen gezeigten Videos ist die Grenze zum Voyeurismus nah - für uns als Rettungsfachpersonal liefern sie allerdings wichtige, bildliche Informationen, die uns durch späteres Eintreffen häufig vorenthalten bleiben. Direktes Erkennen einer Reanimationssituation (Anm.: Sowie eine gewisse “mental preparedness” bei entsprechenden Einsatzmeldungen) ist eine essentielle Fähigkeit und CPR/Frühdefibrillation der Schlüssel zu guten Outcomes. Hier kommen die finalen Punkte:
1.) Plötzlicher Herztod ist (genau!) plötzlich, und kann ohne vorhergehende Symptome auftreten
2.) Es kann überraschend schwierig sein, generalisierte Krampfanfälle von einem Kreislaufstillstand abzugrenzen
3.) Selbstlimitierende Kreislaufstillstände werden meist als Synkope behandelt - ohne laufenden Recorder oder gezielte Aufarbeitung aller Umstände sind beide Symptomkomplexe fast nicht zu unterscheiden
4.) Nach Krampfaktivität oder Synkope ist bei jedem Patient als Minimum ein 12-Kanal-EKG mit entsprechender Beurteilung notwendig
(Anm.: grundsätzlich empfehlen die neuen Leitlinien von 2018 bei neu aufgetretener Synkope eine Initialdiagnostik mit Anamnese, Untersuchung, Blutdruckmessung im Liegen und Stehen sowie EKG zur Risikostratifizierung, aber nicht bei jeder Synkope muss man die komplette Diagnostik wiederholen (3) )
5.) Trotz Kreislaufstillstand kann Hyperventilation, agonale Atmung und Schnappatmung über mehrere Minuten auftreten
Kommentar: “1984” meets Rettungskette
Februar 2018 erschien ein interessanter Leserbrief von MJ Douma im Resuscitation Journal (4) , in dem die Möglichkeit skizziert wird, die in Großstädten stark ausgebaute Videoüberwachung zur Früherkennung von Arrestsituationen auf öffentlichen Plätzen und in Menschenmengen zu nutzen. Wenn Computerprogramme auf terroristische Aktivitäten und verdächtiges Verhalten automatisch aufmerksam machen können, warum nicht auch auf kollabierende Personen? Aus online verfügbaren Videoaufnahmen lässt sich, wie oben beschrieben, ein typisches Bewegungsmuster (plötzlicher Sturz, Tonusverlust oder Myoklonien, agonale Atmung, Atemstillstand etc.) extrahieren, das von existierenden maschinellen Methoden wie Bewegungserkennung, Personentracking und Verhaltensanalyse adaptiert werden kann. In Zukunft ist eine Vernetzung zwischen öffentlicher Überwachung, Leitstellen und appbasierter Ersthelfer-Alarmierung denkbar, um therapiefreie Intervalle weiter zu verkürzen.
Literatur
- https://www.thelancet.com/journals/lancet/article/PIIS0140-6736%2807%2961913-8/fulltext
- https://en.wikipedia.org/wiki/Hank_Gathers#Heart_condition_and_death
- Brignole M, Moya A, de Lange F, et al. 2018 ESC Guidelines for the diagnosis and management of syncope. Euro Heart J. 2018; https://academic.oup.com/eurheartj/article/39/21/1883/4939241
- Matthew J. Douma, Automated video surveillance and machine learning: Leveraging existing infrastructure for cardiac arrest detection and emergency response activation, https://doi.org/10.1016/j.resuscitation.2018.02.010
Wer noch Anregungen oder andere Meinungen hat, immer gerne: Meldet euch auf Twitter: @_dasFOAM oder @roadside_resus, oder kommentiert auf Facebook oder auch hier unten.
Wie immer gilt: der Einzelfall entscheidet, die genannten Empfehlungen sind ohne Gewähr, die Verantwortung liegt bei der behandelnden Ärztin bzw. dem behandelnden Arzt. Wie alle unsere Artikel behandelt auch dieser eine notfall- bzw. akutmedizinische Situation, nicht die Versorgung auf Station oder in der Hausarztpraxis.



Großartig! Danke für die Übersetzung!
Phantastischer Beitrag, danke!!
Einer der besten FOAM Artikel , die ich in letzter Zeit gelesen habe!
Hervorragender Artikel!
Vielleicht als kleine Korrektur: Beim Video mit der Epilepsiepatientin, überprüft die anwesende Dame sehr wohl den peripheren Puls. Ich glaube bei 2:17 (da ist aber die Sicht eingeschränkt), sicher aber bei 2:33.
Edited!
Großartig, habe auch einige Neuigkeiten entdeckt. Ich empfehlen oft youtube als Lernfeld, vor allem für die noch wenig Erfahrung haben - sehr lehrreiche Bildmaterial. Danke
Als interessierter Laie, gehe ich richtig in der Annahme, dass wenn jemand nicht ansprechbar ist, ich mich nicht von unkoordinierter Bewegung und vorhandener Atmung verleiten lassen sollte die Person nicht zu reanimieren?
Hallo Fritz,
Danke für deine überaus wichtige Frage!
Bei vorhandener, regelmäßiger und ausreichend tiefer (!) Atmung sollte keine Reanimation begonnen, sondern die stabile Seitenlage angewendet werden, und nach Lagerung alle 30 Sekunden erneut die Atmung kontrolliert werden, damit keine Verschlechterung der Situation “verpasst” wird. Nimm dir ausreichend Zeit für eine gute Atemkontrolle, und wiederhole sie im Zweifel.
Bei flacher, unregelmäßiger, langsamer (Schnapp-)Atmung soll auf jeden Fall mit der Reanimation begonnen werden. Auch im Zweifel gilt: Auf jeden Fall drücken! Eventuell können dich Auffälligkeiten wie zum Beispiel die Veränderung der Hautfarbe in deiner Entscheidung stützen.
Unkoordinierte Spontanbewegungen sollten dich nicht in der Bewertung der Atmung verwirren, oder dazu führen dass du eine bereits begonnene Reanimation unterbrichst.
Ich hoffe das beantwortet deine Frage!
Genialer blog! Vielen dank!