
Beim Durchstöbern der Reanimationsleitlinien von ERC oder AHA stolpert man unvermeidbar irgendwann über den Algorithmus zur Reanimation von Schwangeren und damit auch über ein Thema, bei dem allen in der Notfallmedizin Tätigen erstmal kurz die Spucke wegbleibt – die präklinische Entbindung durch Kaiserschnitt unter laufender Reanimation. Ist eigentlich nichts Neues, aber der Gedanke erscheint im ersten Moment verständlicherweise furchteinflößend und wenig umsetzbar. Für alle, die sich jetzt panisch denken: Warum!?! Wann?! Und vor allem wie, um Himmels Willen?! Erstmal durchatmen, und dann hier weiterlesen…
Das Szenario, um das es hier gehen soll, nämlich eine notfallmäßige, im Zweifel von Nicht-Gynäkologen und präklinisch durchgeführte Schnittentbindung unter laufender Reanimation der Mutter muss klar abgegrenzt werden von der eigentlichen “Notsectio”, wie sie in Geburtskliniken durch entsprechend qualifizierte gynäkologische OP-Teams und nach Einleitung einer Narkose durchgeführt wird. Im Englischen haben sich dafür die Begriffe “Perimortem C-Section” und, in der FOAM-Welt bevorzugt, “Resuscitative Hysterotomy” etabliert, im Deutschen fehlt ein gut passender Begriff bisher. Um Verwechslungen mit der innerklinischen “Notsectio” und die ebenfalls irreführende Bezeichnung “perimortal” (s.u.) zu vermeiden wird im Text deshalb der in der Gynäkologie genutzte Begriff “Crashsectio” Analog zur Crashrettung/Crashintubation verwendet.
Zum Glück ist das Risiko, in eine solche Situation verwickelt zu werden, relativ gering. In den letzten Jahren lag die Anzahl der dokumentierten mütterlichen Todesfälle in Deutschland in der Perinatalphase laut statistischem Bundesamt im Bereich von 20-30 Fällen pro Jahr. (1) Leider ist die Wahrscheinlichkeit, dass diese Toten vor allem präklinisch zu finden sind, relativ hoch. Diese Vermutung bestätigt sich auch in zahlreichen Fallberichten und Studien.(2), (8)
Die letzten Presseberichte von einer präklinischen Crashsectio in Deutschland, die ich auf die Schnelle finden konnte, stammen übrigens aus - Godfather of invasive Notfallinterventionen - Berlin. Surprise, Surprise. Aber auch hier gibt’s (noch?!?) keine SOP zum Thema – 😉
Warum sterben Schwangere überhaupt plötzlich?
Kaum ein Organsystem bleibt von einer Schwangerschaft vollständig unbeeinflusst. Es kommt u.a. zu hypervolämen, hyperdynamen, hypermetabolen und hyperkoagulatorischen Zuständen.(7) Ist ja grundsätzlich auch erstmal alles cool, weil physiologisch. Kann jedoch auch pathologisch werden und begünstigt dann lebensbedrohliche Störungen. So sind Schwangere zum Beispiel aufgrund des höheren Sauerstoffbedarfs grundsätzlich anfälliger für Hypoxie.

Die Unterteilung erfolgt meistens gemäß ICD-10 in:
- Direkt gestationsbedingte Ursachen (O00-O92, ICD-10) (z.B. Hämorrhagie durch Plazentaablösung, Plazentaruptur, Fruchtwasserembolie, Eklampsie, HELLP-Syndrom, Aortocavale Kompression, Sepsis)
- Indirekt gestationsbedingte Ursachen (O98-O99, ICD 10) (z.B. Vorerkrankungen, welche durch die Schwangerschaft lebensbedrohlich werden, wie z.B. Epilepsie, Thromboembolie, Gefäßmissbildungen, Hypertensive Erkrankungen, Herzinsuffizienz)
- Schwangerschaftsunabhängig (O95, ICD10) (häufig Trauma wie z.B. Verkehrsunfälle, Gewaltverbrechen, Suizid)
„20 – 4 – Scalpel and scissors – and don’t cut the baby“
Über ähnlich wirre Aneinanderreihung von Zahlen und Wörtern stolpert man als Merkhilfen in der FOAM-Szene immer mal wieder. Mehr als diese vier Punkte muss man sich rund um die Crashsectio nämlich eigentlich gar nicht merken:
„20“
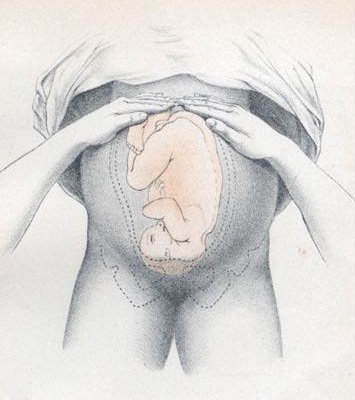 Die Indikation zur Crashsectio besteht bei Kreislaufstillstand während der Schwangerschaft ab der 20. Schwangerschaftswoche. Orientierend kann man das auch ohne Fremdanamnese und Mutterpass am Fundusstand (für die Profis: Mit dem 1. Handgriff nach Leopold 😉) festmachen: Ab der 20. Woche sollte der Fundus, also die “Oberkante” des Uterus, in etwa auf Höhe des Bauchnabels oder oberhalb davon tastbar sein.
Die Indikation zur Crashsectio besteht bei Kreislaufstillstand während der Schwangerschaft ab der 20. Schwangerschaftswoche. Orientierend kann man das auch ohne Fremdanamnese und Mutterpass am Fundusstand (für die Profis: Mit dem 1. Handgriff nach Leopold 😉) festmachen: Ab der 20. Woche sollte der Fundus, also die “Oberkante” des Uterus, in etwa auf Höhe des Bauchnabels oder oberhalb davon tastbar sein.
< 20. SSW: Keine Indikation zur Crashsectio, da das Kind keine Überlebenschancen hat und die Schwangerschaft als Ursache des mütterlichen Kreislaufsstillstandes unwahrscheinlich ist, eine Entbindung würde somit Ressourcen binden aber nicht zu einer gesteigerten Überlebenschance für Mutter oder Kind beitragen.
20-23. SSW, “Mütterliche Indikation”: Überleben für das Kind unwahrscheinlich und nicht im Fokus, jedoch verbessertes Outcome der Mutter durch Verbesserung des venösen Rückflusses und Eliminierung der zusätzlichen Kreislaufbelastung durch den fetalen Kreislauf möglich. Zusätzlich können gynäkologische Blutungen gestoppt werden.
> 24. SSW: Entbindung verbessert Überlebenswahrscheinlichkeit sowohl für die Mutter als auch potentiell für das Kind.
Vom häufig in diesem Zusammenhang genutzten Begriff „perimortal“ sollte man sich nicht in die Irre führen lassen. Normalerweise steht IMMER die Rettung der Mutter als initiales Ziel vor der Rettung des Kindes, die einzige Ausnahme hiervon entsteht durch nicht mit dem Leben zu vereinbarenden Verletzungen der Mutter. Hier dient die umgehende Schnittentbindung alleinig zur Rettung des Kindes.
„4“
Der erste Schnitt sollte im Idealfall 4 Minuten nach Herz-Kreislauf-Stillstand gesetzt werden. Vern L. Katz zeigte - allerdings 1986 - in einer Studie, dass das neurologische Outcome des Neugeborenen (wenig überraschend) von der Zeitspanne zwischen Beginn des Kreislaufstillstandes und Entbindung abhängig ist. Ab dann verschlechtert sich das neurologische Outcome des Kindes deutlich.(6) Wir erinnern uns aber noch einmal ganz deutlich: Es geht primär nicht um das Kind und dessen neurologische Prognose, sondern um das Überleben der Mutter.
Diese wenigen Minuten können wir präklinisch schon allein durch unsere Anfahrtszeit oft nicht realisieren. Wenn man sich die innerklinischen Abläufe anschaut, mag das durchaus umsetzbar sein: Vorbereiteter Saal, entsprechend geschultes Personal, gute Arbeitsumgebung. In der Präklinik darf man davon nicht mal träumen. Es bleibt nur wenig Möglichkeiten, das Team auf die nächsten Minuten vorzubereiten, die Fähigkeiten einzuschätzen und jedem Teammitglied bewältigbare Aufgaben zuzuteilen. Material vorzubereiten. Angehörige aufzuklären. Weitere Einsatzkräfte wie spezielle Baby-NAW o.ä., PSNV-Team und Co nachzufordern. Der Moment, in dem der mütterliche Kreislaufstillstand von uns festgestellt wird, ist der Moment, in dem bei passender Indikation die Vorbereitungen für die Crashsectio begonnen werden müssen. Ein Zitat von Vern L. Katz fasst die Situation gut in einem Satz zusammen:

Also doch nichts für die Präklinik? Doch. Es gibt Berichte von mütterlichem Überleben bei präklinischer Crashsectio bis zu 15 Minuten und von kindlichem Überleben bei bis zu 30 Minuten nach Kreislaufstillstand (einen davon findet ihr weiter unten). Die vier Minuten bis zum Beginn sind zwar aktuell noch in den Leitlinien festgeschrieben, aber kein Ausschlusskriterium!
Eine Crashsectio benötigt vor allem eins: ein funktionierendes Team und eine schnelle Entscheidung. Niemandem ist mit der Sectio geholfen, wenn das Team mittendrin handlungsunfähig wird. Wir arbeiten hier mit mehreren psychisch extrem herausfordernden Faktoren gleichzeitig: Die Unversehrtheit einer Schwangeren und des ungeborenen Kindes ist eines der höchsten Güter, nicht ohne Grund ist “Notsectio” DAS Alarmwort für alle beteiligten Instanzen in der Klinik. Verständlich also, wenn wir nicht cool bleiben und uns die Situation nicht unberührt lässt. Was hilft, ist das mentale Modell, die bestmögliche Vorbereitung auf eine Situation, die hoffentlich nie eintritt:
Reanimationspflichtige junge Frau, mitten im Leben, Schwangerschaft, kritisches, meist ebenfalls reanimationspflichtiges und oft unreifes Neugeborenes, maximal invasive präklinische Intervention, Angehörige die betreut werden müssen.
Für mich ist das zumindest die Beschreibung eines Worst-Case-Szenarios.
„Scalpel and Scissors“
Wenigstens muss man bei der Materialwahl nicht lange nachdenken, mit Skalpell und Schere kann man in der Präklinik ja fast alles lösen. Reicht für die Entbindung also auch völlig. Keep it simple! Neben den für die eigentliche Reanimation der Mutter benötigten Gegenständen natürlich, aber da spare ich mir die Aufzählung jetzt mal. Den Eigenschutz (Schutzbrille!) auf keinen Fall vergessen.
Nach erfolgreicher Entbindung sind dann noch ein paar Ergänzungen ganz nett:
- (Nabel)-Klemmen
- Bauchtücher oder ähnliches Material zum temporären “Ausstopfen” und Abdecken der offenen Bauchhöhle bis in die Klinik
- Neugeborenen-Reanimationsset (Beutel/Maske/Wärmeerhalt/Pulsoximeter/ggf. zweites EKG/Zugang (Nabelschnur oder i.o. als primären Zugangsweg erwägen) > Die Neugeborenen-Reanimation ist ein ganz eigenes Thema.
- ggf. Nahtmaterial
„and don’t cut the baby!“
Gut, das Material liegt bereit, aber WIE behalte ich die Situation im Griff? Im Prinzip bilden sich drei Arbeitsstellen:
- Reanimation der Mutter: RD’ler 1 und 2 sind im Wechsel mit Thoraxkompressionen, ggf. Defibrillation, Beatmung und Zugang (bevorzugt oberhalb des Zwerchfells, bei i.o.-Zugang also Humerus) und Medikamentengabe beschäftigt.
- Der Notarzt ist für die Crashsectio und chirurgische Versorgung zuständig, ggf. manuelle Aortenkompression nach vollendeter Entbindung.
- RD’ler 3 (NotSan) ist initial Assistenz bei der Sectio, nach Entbindung für die Erstversorgung/Reanimation des Neugeborenen zuständig. Der Notarzt unterstützt hier ggf. nach abgeschlossener Versorgung des Bauchs, sofern das Neugeborene grundsätzlich lebensfähig ist (s.o.)
Alles schön und gut, aber wie genau funktioniert das jetzt? Eigentlich verhält es sich wie bei anderen präklinischen chirurgischen Eigriffen auch, die Maßnahme an sich ist wenig komplex und binnen kürzester Zeit durchführbar. Eine schöne Demonstration der Maßnahme am Simulator zeigt Sara Gray in diesem Videomitschnitt von der Essentials of EMCrit Konferenz 2018. Von ihr ist übrigens auch der SMACC-Vortrag zum Thema.
Schritt 1: Atmen und ein letztes Mal im Kopf die Indikation bestätigen
Schritt 2: Im Gegensatz zur innerklinischen Notsectio mit wechselnder, zunächst querverlaufender Schnittführung (“Pfannenstiel-Schnitt“) wird hier der Einfachheit und Sicherheit halber zum Längsschnitt von Symphyse in Richtung Xyphoid, also zur medianen Laparotomie, geraten. Der große
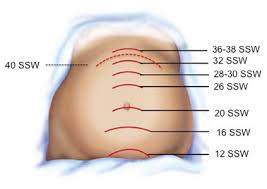 Schnitt schafft Übersicht und ist hinsichtlich der Blutungsvermeidung günstig, die Kosmetik ist in diesem Fall völlig irrelevant. Good news: Ab der 20. SSW findet sich der Uterusfundus wie oben schon einmal erwähnt etwa auf Höhe des Bauchnabels und wandert zum Ende der Schwangerschaft maximal bis auf Höhe des Rippenbogens. Der Uterus ist also zum Zeitpunkt einer indizierten Crashsectio schon so prominent, dass er nach Eröffnung der Bauchdecke und des Peritoneums echt nicht übersehen werden kann, dazwischen befindet sich nämlich sonst nix mehr. (Okay, ja, mit etwas Pech in Nähe der Symphyse noch Harnblase. Sollte die Mutter durch die Crashsectio überleben kann eine iatrogene Blasenverletzung jedoch versorgt werden, das kann auch bei innerklinischen Sectiones passieren). Ob man um den Nabel herum oder durch den Nabel hindurch schneidet ist in diesem Setting ebenfalls irrelevant, klassische chirurgische Technik wäre jedoch die Linksumschneidung.
Schnitt schafft Übersicht und ist hinsichtlich der Blutungsvermeidung günstig, die Kosmetik ist in diesem Fall völlig irrelevant. Good news: Ab der 20. SSW findet sich der Uterusfundus wie oben schon einmal erwähnt etwa auf Höhe des Bauchnabels und wandert zum Ende der Schwangerschaft maximal bis auf Höhe des Rippenbogens. Der Uterus ist also zum Zeitpunkt einer indizierten Crashsectio schon so prominent, dass er nach Eröffnung der Bauchdecke und des Peritoneums echt nicht übersehen werden kann, dazwischen befindet sich nämlich sonst nix mehr. (Okay, ja, mit etwas Pech in Nähe der Symphyse noch Harnblase. Sollte die Mutter durch die Crashsectio überleben kann eine iatrogene Blasenverletzung jedoch versorgt werden, das kann auch bei innerklinischen Sectiones passieren). Ob man um den Nabel herum oder durch den Nabel hindurch schneidet ist in diesem Setting ebenfalls irrelevant, klassische chirurgische Technik wäre jedoch die Linksumschneidung.
Schritt 3: Kleine Inzision des Uterus am unteren Pol mit dem Skalpell (nicht ins Baby schneiden!!) mit anschließender ebenfalls großzügiger vertikaler Eröffnung des Uterus und der Fruchtblase mittels Schere, geführt auf den Fingern (Details im Video), um Verletzungen des Kindes zu vermeiden. Auch hier gilt: Größere Eröffnung des Uterus macht alles weitere einfacher. Um den großartigen John Hinds zu zitieren: “Rule to live by, this is true for laparotomy, hysterotomy and thoracotomy: It’s never a proper resuscitative procedure if you can’t fit your head in the wound”. Hierbei tritt das Fruchtwasser aus, bereitet euch also darauf vor, danach im Nassen zu sitzen und die Kleidung wechseln zu müssen. Sollte die Plazenta im Weg sein und beschädigt werden ist das ab diesem Punkt übrigens auch kein Problem mehr.
Schritt 4: Kopf des Kindes mit einer Hand finden, entbinden (das klingt so schön elegant, in der Praxis ist es letztlich ein “Festhalten und vorsichtig aber bestimmt Herausangeln”) und den restlichen Körper folgen lassen. Die andere, freie Hand kann bei Bedarf von außen Druck auf den Fundus ausüben. Das Kind und spätestens jetzt auch alles andere ist unfassbar glitschig, also gut festhalten und auf keinen Fall fallen lassen!
Schritt 5: Abnabeln, Neugeborenes sicher übergeben, Plazenta mit den Händen aus dem Uterus entfernen. Wenn verfügbar Oxytocin (3-6 I.E. als Bolus oder Kurzinfusion(4), CAVE: kreislaufdepressiv, also Vorsicht bei frischem ROSC) applizieren und den jetzt leeren Uterus massieren, damit er sich kontrahiert. Idealerweise mit Bauchtüchern, sonst mit anderem verfügbaren Verbandsmaterial etwas ausstopfen und die Wunde steril abdecken. Bluten sollte es hier unter Reanimation kaum, wenn es später doch relevant blutet helfen Klemmen, Ligaturen oder einfach erstmal manueller Druck. Die Bauchdecke wird erst im Rahmen der innerklinischen Versorgung geschlossen, haltet Euch damit nicht auf. Praktischer Nebeneffekt: die Bauchhöhle ist offen, also nutzen wir das doch gleich und komprimieren die Aorta, wenn notwendig.
Schritt 6: Atmen
Es ist wie so oft der Kopf, der uns im Weg steht. Es gibt wirklich niemanden, der hier in seiner Komfortzone handeln würde. Du bist mit diesem Gefühl nicht alleine.
Dass Argumente wie “vier Minuten nach Kreislaufstillstand bin ich doch noch gar nicht an der Einsatzstelle”, “das kann man als jemand, der noch nie eine Sectio durchgeführt hat doch gar nicht!” oder “diese Kinder haben, gerade weil sie oft Frühgeborene sind, keine Chance auf ein Überleben mit guter neurologischer Prognose!” keine Gründe sind, diese im Zweifel lebensrettende Intervention nicht durchzuführen, zeigt dieser absolut lesenswerte Bericht aus 2017 von Tommila et al(10) zu zwei Fällen in Finnland, in dem das neurologisch intakte Überleben von zwei via Crashsectio 20-30 min nach Eintritt des Kreislaufstillstands präklinisch geborenen Frühchen (einmal 30+6 SSW und einmal 26+5 SSW) nach Durchführung durch Notärzte ohne Vorkenntnisse in dieser Maßnahme, dokumentiert ist.
Wie immer gilt: Der Einzelfall entscheidet. Der Artikel erhebt keinen Anspruch auf Vollständigkeit oder Richtigkeit und die genannten Empfehlungen sind ohne Gewähr. Die Verantwortung liegt bei den Behandelnden. Der Text stellt die Position der Autorin dar und nicht unbedingt die etablierte Meinung und/oder Meinung von dasFOAM.
Weiterführende FOAM-Empfehlungen zum Thema:
- Perimortem C-section at St. Emlyn’s
- Live Resuscitative Hysterotomy by Dr. Sara Gray: Essentials of EMCrit 2018
- Rebellion in EM 2019: Resuscitative Hysterotomy via Jaime Hope, MD
- Perimortem C-Section bei EMCrit
- Dieses Video zur chirurgischen Technik aus einem erschreckend echt wirkenden Simulator
Über die Autorin: DieSina
War irgendwann mal Physiotherapeutin und ist jetzt Notfallsanitäterin irgendwo in Bayern. Macht irgendwas mit Rettung, Intensivtransport und QM. Lernt und lehrt gerne.
Vielen Dank an Aurelia, Paula, Max und alle, die mir ihre Zeit und Nerven zur Verfügung gestellt haben.
Quellen:
(1)Statistisches Bundesamt, Todesursachen, Anzahl der Gestorbenen nach Kapiteln der ICD-10 und nach Geschlecht für 2019
(2)Komission „Mütterliche Mortalität“ der Bayerischen Gesellschaft für Geburtshilfe und Frauenheilkunde (BGGF), München, Deutschland
(3)Perimortem cesarean delivery: its role in maternal mortality. Katz 1986,
DOI: 10.1053/j.semperi.2011.09.013
(4)*S2k 4 Leitlinie Peripartale Blutungen, März 2016, DGGG, OEGGG, SGGG
(5)AHA, ACLS-Algorithmus „Innerklinischer Herzstillstand bei einer Schwangeren“
(6)Challenging the 4- to 5-minute rule: from perimortem cesarean to resuscitative hysterotomy,
DOI: http://doi.org/10.1016/j.ajog.2015.07.019
(7)Kardiopulmonale Reanimation von Schwangeren
(8)The CAPS Study: incidence, management and outcomes of cardiac arrest in pregnancy in the UK: a prospective, descriptive study, DOI: https://doi.org/10.1111/1471-0528.14521 (9)https://commons.wikimedia.org/wiki/File:An_early_caesarean_operation_Wellcome_L0038226.jpg
(10)Two cases of low birth weight infant survival by prehospital emergency hysterotomy. Tommila et al 2017, DOI: 10.1186/s13049-017-0407-8



Ein neues Thema und brauchbarer Artikel, nur fällt es auf dass die Autorin irgendwo irgendwann irgendwas macht, aber wenig gynäkologische Erfahrung und Kenntnisse mitbringt. Das ist wirklich schaden. Entsprechende Abschnitte wie „Okay, ja, mit etwas Pech [befindet sich] in Nähe der Symphyse noch Harnblase“ ziehen sich durch den Text: Die Harnblase befindet sich nicht mit etwas Pech dort, sondern IMMER und steigt bei Schwangerschaft gemeinsam mit dem Uterus auf in Richtung Schnittbereich. Dennoch ein guter und wohl wichtiger Artikel, aber beteiligte Autorinnen und Autoren sollten sich vorher ein nötiges Grundwissen aneignen, oder besser mit jemandem vom Fach gemeinsam schreiben, um so einem Thema gerecht werden zu können!
«Die Indikation zur Crashsectio besteht bei Kreislaufstillstand während der Schwangerschaft ab der 20. Schwangerschaftswoche.»
Mich quält das etwas. Wirklich? Jede reanimationspflichtige Schwangere ist eine Indikation? Was verbessert die Sectio denn? Mir kommen spontan nur Lungenvolumen und Vena Cava in den Sinn. Vena Cava kann durch «zur Seite schieben» vom Uterus ebenfalls (etwas) erreicht werden, Lungenvolumen wird mit Sauerstoff (etwas) ausgeglichen. Stimmt Aufwand und Ertrag hier wirklich, wenn man rein auf das Überleben der Mutter schaut?