Nachdem es ja gute Tradition auf dasFOAM ist, die Übertherapie der akuten RR-Erhöhung und die damit verbundenen Kosten, Aufwand und Schaden (ja: nicht indizierte, trotzdem durch geführte Therapie ist problematisch) zu dokumentieren, haben wir die aktuelle und revidierte Leitlinie unter die Lupe genommen. Da haben sich nämlich einige Neuerungen eingeschlichen. Und ob die in der Akutmedizin so angebracht sind, oder die Artikel auf dieser Seite alle falsch waren, werden wir gemeinsam mit dem Pin-Up-Docs anschauen:
Natürlich ist auch diese Leitlinie sehr ausführlich und für viele Situation geschrieben, von daher sparen wir uns ein Großteil der Leitlinie und springen direkt zu Kapitel 8.3, hier geht es um den hypertensiven Notfall und die Hypertensiven Dringlichkeiten, also das, was wir gemeinhin als hypertensive Krise bezeichnen.
Maligne Hypertonie - hypertensiver Notfall
Hypertensive Notfälle werden als Hypertensive Blutdruckwerte über 180 mmHg systolisch und 110 mmHg diastolisch unter zwingender Anwesenheit von hypertensiv-getriggerten Endorganschäden gewertet. So weit alles unverändert. Neu ist die Definition von maligner Hypertonie. Das ist ein Begriff vom Anfang des 20. Jahrhundert, der damals verwendet wurde, da die Patienten mangels Behandlungsoption innerhalb von 1-2 Jahren üblicherweise verstarben. Bis vor kurzem stand in uptodate, dass dieser veraltete Begriff nicht mehr verwendet werden sollte, das haben sie aber gelöscht, da er ja in der Leitlinie wieder aufgetaucht ist.
Wieso aber taucht dieser Begriff aus der Mottenkiste der Medizingeschichte wieder in einer aktuellen Leitlinie auf? Das ganze basiert auf einem Artikel aus dem Jahre 2015, in der eine Identifizierung von besonders gefährdeten Patienten gefordert wird. Zurecht sehen die Autoren, dass bestimmte Patienten bereits relevante Endorganschädigungen aufweisen und genau diese Patienten identifiziert werden müssen. Und das ist wichtig. Nur halt kein Notfall. Für Internisten, die in Wochen und Monaten denken, schon, nur halt im Normalfall nicht für die Notaufnahme. Allerdings ist es eben selten ein wirklicher Notfall, aber diese Patienten erkennt man sofort: Typische Zeichen des Endorganschadens wie Sehstörungen mit fundoskopischen Veränderungen (z.B. Einblutungen), Gerinnungsstörungen, Bewusstseinsveränderungen, kardiales oder Nierenversagen. Wie immer in solchen Fällen müssen diese Patienten optimal behandelt werden, und natürlich aufgrund des zugrundeliegenden Symptoms - wobei die Originalpublikation eine Kombination aus drei verschiedenen Endorganschäden mit erhöhtem RR vorschlägt.
Behandlung Grunderkrankung vor Blutdruckkosmetik
Es bleibt also alles - notfallmedizinisch - wie es ist: Akute Behandlung der zugrunde liegenden Erkrankung bei Zeichen des Endorganschadens, allerdings bei relevanten Sehstörungen mit Fundusveränderungen und/oder mind. 3 verschiedene Endorganschäden (z.B. Niere, kardial, neurologisch) dann Einstufung als maligne, Hochrisiko-Hypertonie, die zügig dem Spezialisten zur Diagnostik und Therapie zugeführt werden sollte.
Hoher Blutdruck darf nicht zur ablenkenden Verletzung werden
Und, wie es in den älteren Artikeln auf dasFOAM auch schon benannt wird, sogar Scott Weingart himself nennt Hypertensive Notfälle “Notfälle mit einer Prise hohen Blutdrucks (Emergencies with a Side of Hypertension)”. Und leider habe ich es schon viel zu oft erlebt, dass viele Patienten unter dem Meldebild eines hypertensiven Notfalls falsch behandelt worden sind: nämlich das Bild eines Schlaganfalls geboten haben, aber der hohe RR (der ja in der Situation erst ab 220mmHg gesenkt werden sollte) runter geknüppelt wurde, ohne die Symptomatik zu verbessern. Und erst nach Stunden erkannt wurde, dass es ein Lysefenster gewesen wäre, wenn man sich nicht so auf den Blutdruck fixiert hätte.
Also: Paradigmenwechsel ist angesagt, Patienten mit Symptom einer Grunderkrankung UND erhöhtem Blutdruck werden nach Grunderkrankung behandelt - nicht nach hypertensiven Notfall. Dazu gibt es jetzt eine dasFOAM-SOP zum erhöhten Blutdruck.
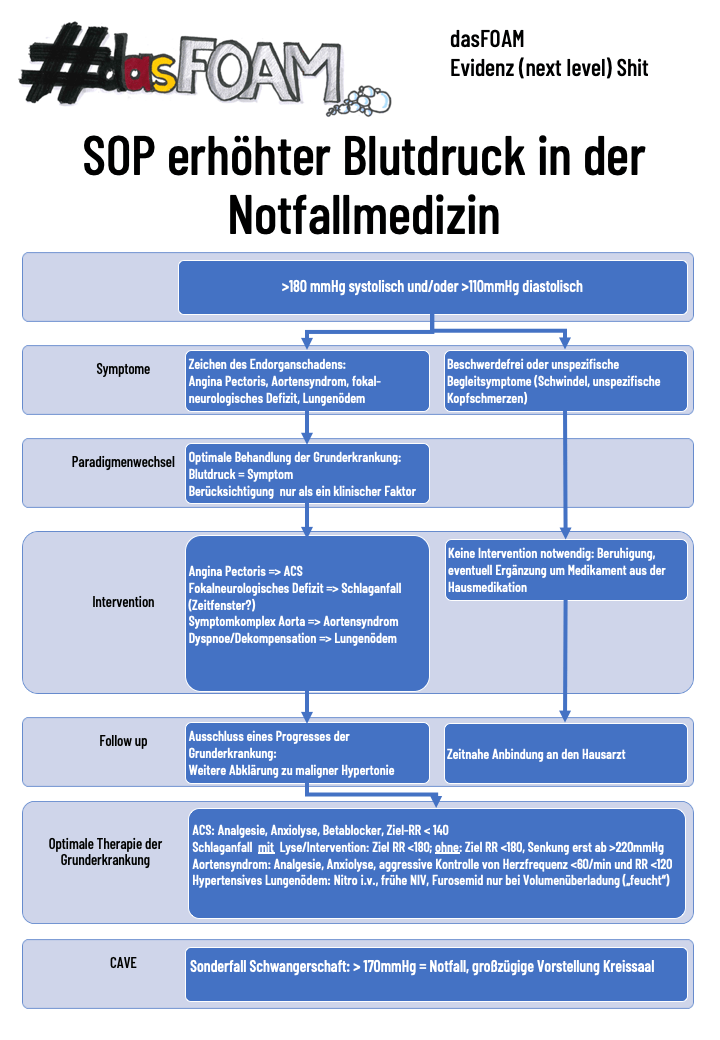
Gemeinsam mit unseren großartigen Kollegen von den pin-up-docs haben wir uns zusammen gesetzt, und parallel zu diesem Blogpost könnt ihr das auch Live und auf die Ohren über deren Podcast nachhören. Leider ist dank meiner Technik-Probleme (ich habe inzwischen aufgerüstet!) die Qualität eher mau, die ganze Nummer hat aber so viel Spaß gemacht und ist so ein nettes, informatives Gespräch geworden, dass wir uns entschieden haben, es doch so zu veröffentlichen, und eben nicht neu aufzunehmen.
Wie immer gilt: Der Einzelfall entscheidet. Der Artikel erhebt keinen Anspruch auf Vollständigkeit oder Richtigkeit und die genannten Empfehlungen sind ohne Gewähr. Die Verantwortung liegt bei den Behandelnden. Der Text stellt die Position des Autors dar und nicht unbedingt die etablierte Meinung und/oder Meinung von dasFOAM.


Super Bericht! Um welche Leitlinie handelt es sich den genau?
Die aktuelle Leitlinie der ESC zum Blutdruck, irgendwo sind die Linkliste und die Quellen verloren gegangen. Wir reichen das zeitnah nach. Danke für den Hinweis.
Nachdem ich gestern im RTW einen neuen Blutdruckrekord messen durfte (250/140), frag ich mich jetzt nach dem Artikel wann für euch da eine Senkung indiziert wäre. Einziges Symptom waren Kopfschmerzen ohne sonstige Neurologie. Würdet ihr auch im KH, dann primär beobachten ob er von selber wieder runter geht und dann erst Intervenieren, mit Urapidil zum Beispiel?
Keine Frage, das sind Werte, wo es einem nicht mehr so leicht fällt, aber die Daten gelten unabhängig der gemessenen Höhe. Kopfschmerzen dürften eher Auslöser als Symptom sein, daher gute Analgesie, das reicht meist alleine schon aus. Auch hier, wenn keine weiteren Symptome bestehen: zuhause lassen. Nächster Tag zum Hausarzt.
UND NICHT NACHMESSEN. Ablenken, Fernsehen, Spazieren gehen.
Behandlung Settings gilt es aber “nur” für die Notaufnahme, im NAW fehlt mir schwer : nicht nachmessen, nur ablenken spazieren gehen - vor allem wenn kein Praktiker erreichabr ist.
Wie siehst du das?
Lg Robert
Hallo, danke für den Update, in der SOP - bei der Therapie der Grunderkrankung Schlaganfall ohne Lyse Ziel RR >180 mmHg - oder?
Danke Robert
Hervorragende Ausarbeitung, vielen Dank dafür!
Mir ist jedoch der Punkt der Blutdrucksenkung bei Schlaganfall nicht ganz klar: So wie ich den Teil verstehe, streben wir bei Patienten mit Indikation zur Lyse oder neuroradiologischer Intervention (also quasi umgangssprachlich jeder “Apo im Lysefenster”) nun auch präklinisch Zielblutdruckwerte kleiner 180 mmHg systolisch an - oder bezieht sich das auf das klinische Setting mit Intervention / Lyse “in the making”? Oder wird im präklinischen Umfeld insgesamt weiterhin der Zielblutdruck von 180 mmHg angestrebt, vorsichtig gesenkt aber erst ab 220 mmHg (sprich Schlaganfall ohne Lyse / Intervention)?
Was bedeutet das für die Präklinik. Wenn ich einen Blutdruck über 180 mmHg ohne weitere Symptome habe müsste ich den Patienten ja jetzt doch in der Notaufnahme vorstellen, da ich ja nicht z.B. die Nierenwerte von außen sehen kann?
Hallo und danke für deinen Kommentar. Niereninsuffizienz muss behandelt werden, allerdings (meist) nicht im Bereich von Stunden oder Tagen sondern langfristig. Daher ist auch hier die Vorstellung beim Hausarzt völlig ausreichend.
Mich würde die Leitlinie auch interessieren, finde sie aber auch nicht auf der Seite des ESC. Dort gibt es nur eine von 2018.
Bitte schickt mir jede Schwangere mit neu aufgetretenem Ruhe RR von >140mmHg !! in den Kreißsaal! Erhöhte RR Werte sind zumeist Symptom einer uteroplazentaren Pathologie und manchmal geht alles rasend schnell. Dann ist man froh, wenn man genug Zeit hat, dass man noch die Lungenreife induzieren kann und Mutter und Kind gesund werden.
Bei fast 90 essenzieller bzw primärer Hypertonie welche, in Hypertensiven Notfällen natürlich Symptomatisch sind ( Definition dessen) und der folgenden Gefahr von Blutungen bzw. Rupturen z.B. intrakranieller Gefäße, halte ich eine fehlende präklinische Therapie, für grob fahrlässig.
Bedenkt man vor allem das die Beteiligung einer Hypertonie an anderen Todesursachen bei fast 15 % liegt z.B. Schlagsnfall/Acs/Lungenödem.