Wer kennt das Szenario nicht? Man kommt zum Schichtbeginn und es brummt in allen Ecke und Enden. Die Patienten- Tragen und Liegen sind voll und im Wartebereich gibt es keine Stühle mehr. Auf dem Flur stehen Patienten in Rollstühlen und vom Rettungsdienst parken mindestens drei rot-weiße oder gelbe Autos vor der Einfahrt. Es geht zu wie im Bienenstock und man findet kaum seine Kollegen, um die Schicht zu übernehmen. Endlich versammeln sich alle vor einem freien Computer- Terminal und die Schichtübergabe beginnt. Man skrollt sich durch die Patienten-Dateien, ruft gelegentlich Laborergebnisse und Röntgenbilder auf und es wird über den aktuellen Stand berichtet. Währenddessen klingelt das Telefon, der nächste Patient wird reingerollt, die Feuerwehr will einem Patienten ablegen, ein Konsilarzt kommt und fragt wo er einen Patienten finden kann und warum er jetzt wieder sich darum kümmern sollte. Als Nächstes ruft die Chefin an, wie es denn sein kann, daß schon wieder eine demente Patientin in der Altersunit über drei Stunden wartet, die nach einem Sturzereigniss in die Rettungsstelle gebracht worden war… Nach ein paar beschwichtigenden Worten verspreche ich, mich sofort darum zu kümmern.
Wenn ich mich dann anschließend an den Rechner setzte und meinen Blick über die Patientenliste streifen lasse, fällt mir kaum noch etwas ein, von dem, was ich über die Patientin wissen sollte. Wo sind die Informationen aus der Übergabe geblieben? Ich gehe also los, suche mir die wartende Patientin, nehme sie mit in ein Untersuchungszimmer, lese das Rettungsdienstprotokoll und stelle fest, das ich noch immer überhaupt keine Ahnung habe, worum es bei dieser Patientin geht…
In einem solchen Fall hätte ich gerne schon die Antworten auf vier grundsätzliche Fragen:
1.) Was habe ich hier für eine Patientin vor mir? (Situation)
Ich möchte wissen, warum die Patientin hier in der Notaufnahme ist, was sind ihre Hauptbeschwerden und wie ist sie hergekommen? Dann hätte ich zumindest schon einmal ein Bild, unter der ich die Patientin einordnen könnte.
2.) Was ist passiert? (Background = Hintergrund)
Gab es einen Unfall oder bestehen z.B. die Schmerzen in der rechten Schulter schon lange? Mit ein paar Angaben zur Anamnese könnte ich die Beschwerden in ihrer Dringlichkeit bewerten und meinen Arbeitsplan priorisieren.
3.) Was wurde bislang gemacht? (Assessment = Untersuchungen)
Gab es schon ein Röntgenbild, wurde ein EKG gemacht und was hat die körperliche Untersuchung ergeben? Ich müsste diese Untersuchungen nicht wieder suchen oder noch anordnen. Und zu guter Letzt:
4.) Was soll ich noch mit dieser Patientin machen? (Recommendations = Empfehlungen)
Gibt es schon eine Idee zur grundsätzlichen Aufnahme oder will die Patientin wieder nach Hause?
Irgendwas haben wir falsch gemacht bei unserer Übergabe.
Die WHO und die DGAI empfehlen, Übergaben in medizinischen Settings strukturiert zu gestalten. Insbesondere High-Risk-Environments mit hoher zeitlicher, räumlicher und personeller Unsicherheit bergen die Gefahr von Fehlern, die sich leicht potentieren können, so daß Patienten Schaden nehmen können. Diese trifft definitiv auf unsere Zentrale Notaufnahme in #dasHOSPITAL zu! Es ist wichtig, die volle Aufmerksamkeit auf den Übergabeprozess zu legen, damit der Informationstransfer möglichst komplett erfolgen kann.
Young et al. habe sich den Übergabeprozess in medizinischen Settings unter dem Blickwinkel der Cognitive-Load-Theory angeschaut. Diese Theorie bezieht sich auf Lernprozesse und den Transfer von Lerninhalten aus dem Arbeitsgedächnis in das Langzeitgedächnis. Zum Memorieren werden mehrere Schritte zur Datenverarbeitung im Gehirn durchlaufen. Nicht bewust erfolgt eine kontinuierliche Informationsaufnahme und Verarbeitung über unsere Sinne, wobei visuelle und auditive Signale separat verarbeitet werden. Die meisten dieser Signale werden nie bewust und gehen verloren, da sie nicht langzeit gespeichert werden. Kommen Informationen zum Bewustsein, erscheinen sie in unserem Kurzzeitgedächnis (oder im englischen “working memory”). Für uns ist es wichtig, diese Informationen aus der Patientenübergabe aus dem Kurzzeitgedächnis ins Langzeitgedächnis zu überführen, um auch später im Tagesverlauf noch Daten zu den Patienten parat zu haben.
Bedauerlicherweise ist die Speicherkapazität der “working memory” begrenzt - es können in der Regel vier bis sieben Informationseinheiten zeitgleich in der Luft gehalten werden (plus/minus zwei, Albert Einstein soll angeblich 12-15 Informationseinheiten gleichzeitig verarbeitet haben können…). Diese Daten sind nach ca 30 Sekunden wieder verloren, ausser, sie werden wiederholt… Das ist also unser “cognitive load” oder die Belastungsgrenze des Erinnerns in einem Moment und die Datenmenge, die ins Langzeitgedächnis übertragen werden kann.
Die Datenverarbeitung im Kurzzeitgedächnis und die Überführung der Daten in das Langzeitgedächnis ist also limitiert und wird, vereinfacht dargestellt, von drei Faktoren bestimmt: Der Information selber (“intrinsic load”), dem Design der Information (“Extrinsic load”) und der Verarbeitungsstrategie (“Germain load”). Das hört sich sehr komplex an, ist es auch. Es lässt sich aber auch auf eine leichte Formel herunterbrechen.
1.) Eine Informationseinheit darf nicht zu viele Informationen enthalten (also 4 - 7 +/-2), um den “intrinsic load” nicht zu überladen und sollte titriert (Häppchenweise) übergeben werden.
2.) Eine Informationseinheit bei einer Übergabe sollte standardisiert und strukturiert designt sein, weil dann die aufnehmende Person weiss, was für einen Ablauf der Übergabe sie zu erwarten hat (damit der “extrinsic load” gering bleiben kann).
3.) Das Verständnis der Informationseinheit sollte durch gegenseitiges Nachfragen überprüft werden. Insbesondere Anfänger haben noch keine ausgeprägte Verarbeitungsstrategie (“germaine load”) und müssen von Erfahrenen bei den Übergabeprozessen unterstützt werden.
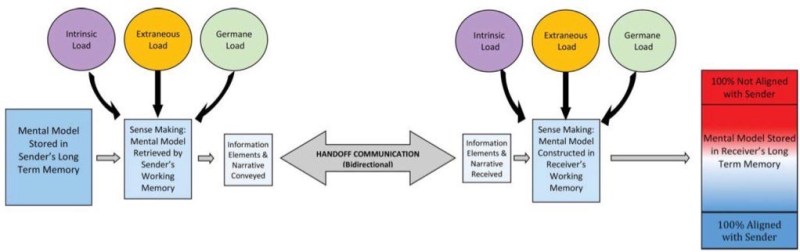
Cognitive-Load-Theory und Übergabe im Model
Ich persönlich bevorzuge die Übergabevisite beim Patienten zu machen. Damit werden auditive und visuelle Datenverarbeitungsprozesse angesprochen, die separat verarbeitet werden können (siehe oben) und damit die “cognitive load”- Möglichkeit erhöhen. Weitere wichtige Punkte bei einer Patientenübergabe sind das Prinzip des “sterilen Cockpits” (reduziert den “extrinsic load”, da störende Interferrenzen reduziert werden). Hierunter wird verstanden, daß nur eine patientenspezifische, professionelle Kommunikation erfolgt, ohne Privatgespräche und ohne Unterbrechungen. Es spricht nur eine Person während der Übergabe. Kollegen sollten sich gegenseitig dazu anhalten, das Übergabe- Konzept einzuhalten (“Gesprächsdisziplin”). Nachfragen zum Verständnis sind explizit erwünscht und verbessern das Erinnern (stärkt den “germain load”). Und dann sollten möglichst alle Beteiligten von Beginn der Übergabe an mit dabei sein, um Wiederholungen zu vermeiden.
Warum habe ich jetzt die ganze Cognitive-Load-Theory dargelegt? Ach, ja, ich wollte auf die strukturierte Übergabe nach SBAR kommmen!
Eine strukturierte Patientenübergabe nach dem SBAR- Konzept (Empfehlungen der DGAI und WHO) hat in wissenschaftlichen Untersuchungen im industriellen und medizinischen Kontext zu einer Reduzierung von Fehlern geführt, unerwartete Todesfälle reduziert und die Patientensicherheit erhöht. Eine strukturierte Übergabe reduziert den “extrinsic load”. Des Weiteren besteht die SBAR- Übergabe zufällig aus vier (4!) Informationseinheiten.
Was bedeutet das konkret?
S- “Situation”: Ich hätte gerne ein Schlagwort, um die Patientin sofort in meine Informationsverarbeitungsstrategie einordnen zu können (z.B. “Demente geriatrische Patientin mit Z.n. Sturz”.) Damit öffnen sich für mich gleich eine Reihe von Behandlungspfaden vor meinem inneren Auge und reduzieren meinen “germain load”.
B- “Backround”: Der Hintergrund des Geschehens (z.B. “Vom Pflegepersonal im Zimmer liegend aufgefunden worden, stürzt öfters, hat Vorhofflimmern und nimmt ASS und Betablocker”)
A- “Assessment”: Status der körperlichen Untersuchung. (z.B. “ABC ohne Pathologie, D Demenz, Prellmarke rechts frontal, Fehlstellung und Druckschmerz rechter Oberarm, Hyponatriämie, cCT und Röntgen Oberarm/Schulter re angemeldet)
R- “Recommendations”: Was ist noch zu tun? (z.B. “Stationäre Aufnahme bei rezidivierenden Stürzen und Hyponatriämie, noch zu klären, ob geriatrisch, neurochirurgisch oder unfallchirurgisch nach Ergebnissen der Bildgebung.”)
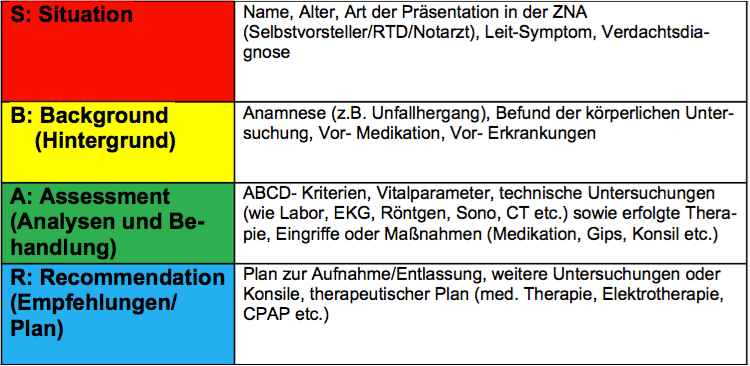
SBAR Konzept. Das wünsch ich mir.
Was ist nun bei der dementen alten Frau herausgekommen?

Sie hat einen komplexen Bruch des rechten Humurus und keine intrakraniellen Verletzungen. Eine konservative Therapie ist möglich und die Angehörigen mit der Versorgungsvollmacht folgen dem Wunsch der Patientin zu einer ambulanten Weiterbehandlung. Erstens kommt es anders, zweitens, als man denkt.
Wo hätte man die Information mit der Versorgungsvollmacht im SBAR-Schema übergeben sollen?
Viel Spaß beim Anwenden.
xaqu1n
Literatur
John Q. Young et al. 2016 Unpacking the Complexity of Patient Handoffs Through the Lens of Cognitive Load Theory Journal Teaching and Learning in Medicine Volume 28
https://icenetblog.royalcollege.ca/2016/12/16/170957/
Dossow V et al. DGAInfo: Strukturierte Patientenübergabe in der perioperativen Phase – Das SBAR- Konzept. Anästh Intensivmed 2016;57:88-90
Communication during patients hand-overs. WHO Patient Safety Solutions. Vol 1, solution 3/May 2007
Starmer AJ et al: Changes in medical errors after implementation of a handoff program. NEJM 2014;371:1803-12
De Meester K et al: SBAR improves nurse physician communication and reduces unexpected death: a pre and postintervention study. Resuscitation 2013;84:1192-6
http://stemlynsblog.org/making-a-referral-with-iain-beardsell-st-emlyns/
https://wordpress.com/post/xaqu1n.wordpress.com/151
Folgt uns auf Twitter oder Facebook
Wie schmeckt ein SBAR?



Eine Vollmacht oder auch eine Pat.-Verfügung gehört meiner Meinung nach in den Bereich B - Background, sofern der Übergebende/Anmelder zum Zeitpunkt des Gespräches davon Kenntnis hat(te).
Sehe ich auch so! Danke für deinen Beitrag.
In meinem Verständnis würde das in “Recommendations” besser passen. SBA bezieht sich auf die Vergangenheit, R auf die Zukunft. Die Patientenverfügung ist für die weitere Behandlung relevant, nicht für das, was schon geschehen ist.
Just my 2 ct.!
Von FOAMed zur Medizinischen Handlungsanweisung: SBAR in der Berliner Notfallrettung
https://www.berliner-aerzte.net/pdf/bae2107_032.pdf