Das CT ist mit das wichtigste bildgebende Verfahren im modernen Krankenhaus. Die kontrastmittelinduzierte Nephropathie schwirrt dabei so gut wie allen Beteiligten im Hinterkopf herum als eine wichtige Komplikation, welche sowohl die Indikationsstellung (von Kontrastmittelgabe) als auch die Durchführung maßgeblich beeinflusst.
Zu Recht? Die Studienlage sieht mittlerweile anders aus - leider braucht es aber mitunter sehr lange, bis neue Erkenntnisse in der klinischen Praxis ankommen.
Zunächst mal drei wichtige Punkte vorweg - erst die Pflicht, dann das Vergnügen!
1) Dieser Artikel befasst sich vorrangig und immer wenn nicht näher bezeichnet mit der kontrastmittelinduzierten Nephropathie (contrast induced nephropathy: CIN) nach intravenöser Kontrastmittel (KM) - Gabe bei CT-Scans.
Es gibt ja auch noch viele andere Arten, Kontrastmittel einzusetzen. Etwa im Herzkatheter - nur ist das Risiko einer postinterventionellen Nierenschädigung dort viel höher (McDonald 2016, Stacul 2011). Die intraarterielle Gabe von KM ist nochmal ein eigenes Thema, das den Rahmen deutlich sprengen würde.
2) Hier eine vereinfachte Übersicht der verschiedenen KM-Arten:
- Hochosmolar (HOCM)
- Erste Generation
1400-1800 mosm/kg
- Erste Generation
- Niedrigosmolar (LOCM)
- Zweite Generation
500-850 mosm/kg
- Zweite Generation
- Isoosmolar (IOCM)
- Modernstes Kontrastmittel
Gleiche Osmolalität wie Blutplasma (290 mosm/kg, aber das wusstet ihr ja sicher)
- Modernstes Kontrastmittel
Heutzutage benutzt werden jedenfalls nur noch LOCM und IOCM, die im Vergleich zur ersten Generation deutlich nierenfreundlicher sind und weniger unerwünschte Nebenwirkungen haben.
3) Da beide Dinge im Artikel abwechselnd genannt werden (um euch wach zu halten), ist es wichtig dass ihr folgendes im Kopf behaltet:
Die eGFR wird mithilfe des Kreatinin-Wertes errechnet, die eigentliche GFR kann nur umständlich gemessen werden.
Erhöhung des Serum-Kreatinins = Reduktion der eGFR
Reduktion des Serum-Kreatinins = Erhöhung der eGFR
So, genug Einleitung! Jetzt folgt der spannende Teil:

#1 Die Definition
Die kontrastmittelinduzierte Nephropathie (CIN) ist definiert als ein Serumkreatinin-Anstieg, unmittelbar verursacht durch eine Gabe von jodhaltigem Radiokontrastmittel.
Das ist natürlich sehr einfach und damit auch praktisch für die Studiendurchführung. Allein aus der zu einem beliebigen Zeitpunkt gemessenen Änderung eines Laborwertes lässt sich aber weder schlussfolgern, ob die Niere tatsächlich geschädigt wurde, noch ob sich das Outcome der Patienten ändert (Reddan 2009). Denn eigentlich interessant ist ja, ob CIN bei Patienten die Morbidität und Mortalität beeinflusst - dazu später mehr.
#2 Die Definition-en
Es gibt viele schöne, aber verschiedene und willkürlich gewählte Definitionen von CIN:
Kreatininerhöhung um 0.3mg/dl, 0.5mg/dl, 25%, 50%, innerhalb von 48 Std, 3 Tagen, …
Das ‘Acute Kidney Injury Network’ hat CIN unter anderem als Oligurie über mehr als 6h angegeben (Mehta 2007). So geistern also unterschiedliche Kriterien in der Literatur umher, was zu widersprüchlichen Ergebnissen führt (z.B. Metaanalyse von McCullough 2011) oder in Studien für Verwirrung sorgt wenn mehrere Kreatinin-Grenzen für CIN gleichzeitig benutzt werden (z.B. Rashid 2009). So wurden beispielsweise in 25 Studien einer Metaanalyse fünf verschiedene Kriterien verwendet (Heinrich 2009). Alternativ wandern Ergebnisse mit verschiedensten Definitionen, Applikationswegen und Verfahren einfach in denselben Topf, sodass als Gemeinsamkeit nur noch Kontrastmittelgabe übrig bleibt, dann wird die ‘Inzidenz’ von CIN bestimmt (z.B. From 2011).
#3 Verschiedene Kontrastmittel
In den einzelnen Gruppen (LOCM, IOCM) gibt es viele Präparate. Trotzdem wird in Studien zur CIN zwischen unterschiedlichen KM oft nicht unterschieden, obwohl die Nephrotoxizität nicht identisch ist (Reed 2009, Biondi-Zoccai 2013). Dies kann dazu führen, dass das Nebenwirkungsprofil von ‘Kontrastmittel’ durch ein einzelnes Präparat oder Gruppe in eine Richtung verschoben wird, was das Ergebnis dementsprechend verfälschen würde.
#4 Vorselektion in retrospektiven Studien
Natürlich wurden Patientenfälle ausgewertet, bei denen mehrmals das Kreatinin bestimmt wurde. Ist ja an sich auch logisch, wie will man sonst einen Anstieg des Wertes nachweisen? Dennoch sind folglich Hochrisiko- bzw. kränkere Patienten überrepräsentiert, im Gegensatz zu Fällen bei denen im Verlauf anscheinend keine Notwendigkeit für mehrere Blutentnahmen mit Kreatininmessung bestand.
#5 Schwankungen im Serumkreatinin sind physiologisch
Es wurde belegt, dass es beim Menschen eine physiologische Fluktuation der Kreatininwerte gibt. Faktoren wie Kreislaufsituation, Medikation aber auch Hormonstatus und individuelle Muskelmasse spielen dabei eine Rolle. Es ist also gut möglich, dass in Studien gemessene Kreatinin-Anstiege nicht durch eine Nierenschädigung bedingt, sondern im Rahmen von Schwankungen völlig normal sind (Bruce 2009). Dasselbe gilt natürlich für die eGFR, die mit Hilfe des Kreatinin-Wertes errechnet wird.
Es gibt dazu mehrere Publikationen, die sich gegenseitig bestätigen, wobei in der wohl wichtigsten Studie dazu (Newhouse 2008) Patientenfälle untersucht wurden, bei denen in der Klinik über mehrere Tage das Kreatinin bestimmt wurde - ähnlich wie bei anderen retrospektiven Studien zu CIN. Hier hätten je nach Definition bis zu 19% als CIN eingestuft werden können - auch wenn keiner der Patienten vorher KM bekommen hat. Rao et al. argumentieren deshalb, die Definition von CIN an sich sei ein Trugschluss (Scheinkausalität).
Fun fact: Nach einem schönen Mittagessen mit gegartem Fleisch steigt das Serumkreatinin durchschnittlich um mehr als 0.2 mg/dl an (Preiss 2007).

#6 Erhöhtes Serumkreatinin ≠ Nierenschaden
Die wohl bekannteste Theorie, wie Kontrastmittel die Niere schädigen soll ist durch einen Tubulusschaden (Persson 2006). Eine interessante Studie hat mal Biomarker, die bei einer Schädigung der Nierentubuli erhöht sind, in Patienten nach KM-CTs gemessen und keine relevanten Veränderungen festgestellt. Es genügten 4% der Definition von CIN, aber Veränderungen in den Biomarkern wurden nicht gefunden. Die Autoren schlussfolgern außerdem, dass Kontrastmittel auch bei der untersuchten Patientengruppe mit chronischer Niereninsuffizienz keinen Schaden anrichtet (Kooiman 2015).
Mehrere andere Biomarker - Studien nach intraarterieller KM-Gabe legen zwar nahe, dass die Niere geschädigt wurde (Ling 2008, McCullough 2012, Shaker 2010), allerdings kann das sowohl durch die Intervention an sich als auch eine grundsätzlich kränkere Patientengruppe erklärt werden. Mangels Kontrollgruppen lässt sich hier nicht beweisen, dass das KM die Nierenschäden verursacht hat.
#7 GFR und Serumkreatinin verhalten sich nicht linear zueinander
Bei Patienten im chronischen Nierenversagen erzeugen kleine Schwankungen der GFR deshalb große Veränderungen im Kreatininwert, die dann teilweise als CIN gewertet wurden.
Die folgende Grafik soll annähernd die tatsächliche GFR im Verhältnis zum Serumkreatinin zeigen.
(berechnet für einen 60-jährigen weißen Mann nach der 4-Variablen MDRD Formel, was zwar nicht exakt der Realität entspricht, unseren Zwecken aber genügt. Alle gemessenen Daten sind leider Copyright-geschützt.)
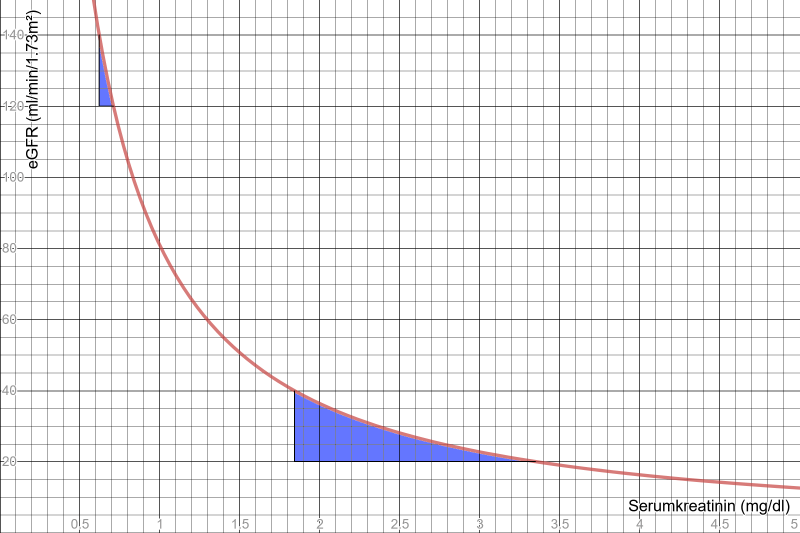
Patientin Gesine ist gesund (GFR von 130 ml/min), Patient Nitso nicht so (GFR von 30 ml/min). Beide haben sich für dieses Beispiel netterweise bereit erklärt, ihre GFR um 10 ml/min nach oben und unten schwanken zu lassen:
Gesines Kreatinin liegt dann bei etwa 0.6-0.7 mg/dl. Unterschied von 0.1 mg/dl.
Nitsos Kreatinin liegt dann bei etwa 1.8-3.3 mg/dl. Unterschied von 1.5 mg/dl (wir erinnern uns, eine Definition von CIN lautet: Anstieg um 0.3 mg/dl).
#8 Die gemessene GFR bleibt gleich
Außerdem konnte in einer Publikation gezeigt werden, dass die gemessene GFR sich nach intravenösen Kontrastmittel - Injektionen nicht verändert hat (Becker 2013). Die Autoren weisen darauf hin, dass die Ermittlung der eGFR viele Fehlerquellen birgt, auch bei der laborchemischen Bestimmung der Kreatinin-Konzentration.
Und nur so ganz nebenbei, die eGFR hat beim kritischen Grenzwert von 60 ml/min/1.73 m2 etwa eine Unsicherheit von ±11 (Badrick 2013).
#9 Unkontrollierte Studienlage
Viele Studien wurden ohne Kontrollgruppe durchgeführt. Obwohl CIN eigentlich eine Ausschlussdiagnose ist, wird damit in diesen Arbeiten grundsätzlich angenommen, dass es das Kontrastmittel ist, was alleine an allen gemessenen Kreatininerhöhungen Schuld ist.
Jeder Anstieg des Serum-Kreatinins wurde dann auf das KM und folglich CIN zurückgeführt (Katzberg 2007, Ellis 2009). Interessanterweise haben mehrere dieser unkontrollierte Studien zwar Patienten gefunden mit Serumkreatinin-Erhöhung, die der Definition von CIN genügten (~2%), allerdings war das mittlere Kreatinin vor und nach KM - Gabe oft unverändert (z.B. Lencioni 2010, Schmalfuss 2014). Das klingt also eher nach zufälligen Schwankungen eines Laborwertes als nach Pathologie.
#10 Scheuklappen
Leider wurde teilweise in den Studienergebnissen auch nur auf eine Erhöhung des Serumkreatinins geachtet und Abweichungen in die andere Richtung - also ein Abfall des Wertes - außer Acht gelassen, obwohl das etwa genauso häufig auftrat (z.B. Murakami 2012, Dillman 2012).
#11 Unkontrollierte Schlussfolgerungen
Mehrere Studien (z.B. Diogo 2014) oder Metaanalysen (z.B. Kooiman 2012) haben die Inzidenz von CIN angegeben oder kamen zu dem Schluss, dass eine Nierenschädigung nach Kontrastmittelgabe zu erhöhter Morbidität und Mortalität führt (z.B. Weisbord 2011, Rudnick 2008). Leider alles ohne Kontrollgruppe, was bedeutet, dass nicht bewiesen werden kann ob es wirklich KM war, das das Nierenversagen ausgelöst hat und damit zu schlechteren Outcomes führt. Das einzige was hier also am ehesten belegt wird, ist folgendes: Auch Patienten, die durch die Röhre geschoben wurden, bekommen manchmal Nierenversagen und Nierenversagen ist prognostisch offenbar ungünstig.
#12 Kontrollierte Studien
Ein kausaler Zusammenhang zwischen Nierenversagen nach KM-Gabe und Mortalität lässt sich nicht herstellen (Review von Meinel 2014). Auch in einer weiteren Analyse mit über 20.000 Fällen konnte Kontrastmittel als unabhängiger Faktor für Nierenversagen, Dialysepflichtigkeit oder Tod innerhalb von 30 Tagen nach KM-CT, ebenso bei nephrologisch vorgeschädigten Patienten, nicht bestätigt werden (McDonald 2014).
#13 Wie geht’s eigentlich der Kontrollgruppe?
In Studien finden sich im Vergleich zur Kontrastmittel-Gruppe regelmäßig gleich viel oder sogar mehr Patienten aus der Kontrollgruppe ohne KM, die trotzdem der Definition von CIN genügen würden beziehungsweise deren Kreatinin stärker anstieg (z.B. Heller 2016, Aulicky 2010). Darüber hinaus bekamen Patienten aus der Kontrollgruppe teilweise häufiger eine akute Nierenschädigung (z.B. Sinert 2012). Außerdem ließ sich zeigen, dass teilweise die eGFR nicht reduziert, sondern im Mittel durchschnittlich gleich oder sogar erhöht war nach einer KM-Gabe (z.B. Azzouz 2014, Sandstede 2007).
Es wurde also paradoxerweise eine ‘protektive Wirkung’ von Kontrastmittel auf die Nieren festgestellt. Ein Erklärungsversuch dazu, das bekannte Problem von Korrelation versus Kausalität:
Retrospektiv betrachtet bekommen internistische Polytraumata (multimorbide Patienten) weniger oft Kontrastmittel bei CTs verabreicht im Vergleich zu Gesünderen, wahrscheinlich um ‘die Nieren zu schonen’ (Selection Bias) (Newhouse 2013). Somit sind Patienten mit Kontrastmittel-CTs schon vor der Bildgebung durchschnittlich gesünder als die Kontrollgruppe (z.B. Tremblay 2005).
Schaut man sich jetzt nur die Studienergebnisse an, so haben Patienten nach Kontrastmittelgabe bessere Kreatininwerte bzw. scheinen gesünder - obwohl sie es ja vorher schon waren.
#14 Propensity-Score Matching
Um diese Fehlerquellen zu vermeiden, gibt es das Propensity-Score Matching*.
Bei Patienten mit einer eGFR < 30ml/min wurde in mehreren retrospektiven Observationsstudien mit propensity matching kein Zusammenhang zwischen Änderungen im Kreatininspiegel und KM-Gabe gefunden (Ng 2010, McDonald 2014).
Eine andere Studie (Davenport 2013) kam zu dem Schluss, dass KM nephrotoxisch für die genannte Patientengruppe wirkt, allerdings waren hier die Untergruppen teilweise sehr klein (n=44 vs n=743 bei McDonald), außerdem wurde das 1:1-Verhältnis beim propensity matching nicht wie vorher von den Autoren festgelegt beibehalten (Größe der Vergleichsgruppen: 44 vs 72, bei McDonald 743 vs 743) (Austin 2008, Austin 2011). McDonald’s Studie zeigt im Vergleich bessere Konfidenzintervalle. Erwähnt werden muss natürlich auch, dass die verwendeten Kontrastmittel zwischen den Studien unterschiedlich waren (verschiedene LOCM und IOCM), was mitunter zu anderen Ergebnissen geführt haben kann. In einer Sache waren sich alle drei trotzdem einig: Bei Patienten mit einer eGFR > 30 ml/min gab es zwischen den Vergleichsgruppen mit und ohne KM keine signifikanten Unterschiede.
An dieser Stelle sei noch eine sehr schöne Arbeit basierend auf knapp 18.000 Patienten einer Notaufnahme genannt, bei der die Daten zusätzlich mit der multiplen logistischen Regressionsanalyse (MLR) bearbeitet wurden (Hinson 2017). Auch hier wurde keine Diskrepanz im Auftreten von chronischem Nierenversagen, Dialysepflichtigkeit oder Nierentransplantation innerhalb von 6 Monaten zwischen den Gruppen mit KM-CT, Nativ-CT und alternativer Bildgebung gefunden.
Nochmal McDonald! Und zwar hat die Gute diesmal Patienten in einer weiteren Arbeit selbst als ihre eigene Kontrollgruppe genommen, indem er über 4.000 Fälle untersuchte, bei denen ein CT-Scan mit und einer ohne Kontrastmittel (mittlerer Abstand von 141 Tagen) durchgeführt wurde - ohne einen signifikanten Unterschied im Auftreten eines akuten Nierenversagens bzw. CIN zu finden.
#15 Keine der Methoden zur Prävention von CIN nach CTs hilft
Es wurde viel zu verschiedenen Prophylaxen geforscht - ohne eindeutigen Erfolg.
Bikarbonat und ACC, aber auch intravenöse Volumengabe vor einem Kontrastmittel-CT haben nur eins gemeinsam: Sie alle haben wahrscheinlich keine positive Auswirkung auf die Inzidenz von Nierenschädigungen nach Kontrastmittelgabe (Nijssen 2017, Weisbord 2018).
Dennoch gibt es Studien zu Koronarangiographien, in denen bestimmte Statine das Auftreten einer postinterventionellen Nierenschädigung reduzierten (Xie 2014, Peruzzi 2014).
#16 Kein Kontrastmittel zu geben schadet auch
Bislang ganz außen vor gelassen wurden die potenziellen Gefahren durch den Verzicht auf Kontrastmittel (bei schlechter Nierenfunktion) trotz eigentlich bestehender Indikation, was zu übersehenen Pathologien und falschen Diagnosen führen kann.
Es wird regelmäßig Patienten KM vorenthalten oder alternative, für die Fragestellung nicht zielführende, Bildgebung veranlasst aus Angst vor einer Nierenschädigung. Darüber hinaus wird häufig vor KM-CTs erstmal auf Nierenwerte gewartet, wodurch Patienten entweder unnötig lange warten müssen (und in der Notaufnahme Betten belegen), oder was ein Hinauszögern einer unter Umständen zeitkritischen Diagnose bewirkt. Es kommt auch immer wieder vor, dass auf prophylaktische Schutzmaßnahmen wie i.v.-Flüssigkeitsgabe (“Nierenspülung”) vor und nach dem Kontrastmittel-CT bestanden wird, was wie oben beschrieben höchstwahrscheinlich nichts bringt und nicht nur Zeit und Geld kostet, sondern auch Schaden zufügen kann - z.B. bei Patienten mit erhöhtem zentralen Venendruck (Ricci 2017).
#17 Aktueller Forschungsstand
Der Gebrauch von heutzutage verbreiteten Kontrastmitteln bei CT-Bildgebung ist nicht mit einer erhöhten Wahrscheinlichkeit für akutes Nierenversagen, Notwendigkeit eines Nierenersatzverfahrens oder Mortalität verbunden (Metaanalysen von McDonald 2013, Aycock 2017, Lee 2019). Das Risiko für ein Nierenversagen nach Kontrastmittelgabe wurde also von früheren, unkontrollierten Studien übertrieben (Tao 2016). Die beste aktuelle Evidenz zeigt, dass CIN bei Patienten mit normaler Nierenfunktion wahrscheinlich nicht existiert. Bei Patienten mit reduzierter Nierenfunktion gibt es CIN wahrscheinlich auch nicht oder es ist sehr selten (Wichmann 2015). In einer sehr clever designten Studie konnten weiter keine Beeinträchtigung der Nierenfunktion, auch Langzeit, nach i.v. Kontrastmittelgabe für CTA festgestellt werden (Goulden 2021).
#18 Vorsicht vor zu schnellen Urteilen!
Die Datenlage spricht für sich. Trotzdem ist der Mangel an Beweisen für die Existenz von CIN noch kein Beweis dafür, dass CIN nicht existiert. Die Literatur ist aus genannten Gründen nicht perfekt, was auch die aktuell beste Evidenz in Form von Metaanalysen und Reviews aufgrund der zugrundeliegenden Literatur abwertet. Das größte Manko: Bislang gibt es keine einzige randomisiert-kontrollierte Studie zur Kontrastmittelgabe an sich. Außerdem ist wenig über potenzielle Langzeitfolgen bekannt.
Schlusswort und Fazit für die klinische Praxis:
von Prof. Prof. h.c. Dr. med. van der Giet, Fachbereich Nephrologie der Charité Universitätsmedizin Berlin
“Die Angst, durch die Gabe von Kontrastmitteln ein Nierenversagen zu produzieren, ist eigentlich aufgrund der neueren Kontrastmittel heute unbegründet. Patienten mit einer bereits vorbekannten Nierenschädigung sollte eine Untersuchung nicht vorenthalten werden, wenn sie gebraucht wird. Hier gilt das Prinzip: Nur die Diagnostik anfordern, die man wirklich benötigt. Klare Indikation bringt klare Aussagen - und der Patient profitiert.”
siehe auch: Consensus Statement des American College of Radiology und der National Kidney Foundation
Und wie immer gilt: Die gängige Praxis kritisch hinterfragen und diskutieren, wobei das Argument “Machen wir halt schon immer so” nie fallen sollte!

Mein Dank gilt an dieser Stelle Prof. Dr. Markus van der Giet, der diesen Text um das Schlusswort ergänzt hat und noch einmal gegenlas.
Der Artikel darf im Sinne von #FOAMed ausdrücklich gerne studiert und zitiert, geteilt und verteilt, ausgedruckt und ausgelegt, geknickt und verschickt werden.
Wie immer gilt: Der Einzelfall entscheidet, die genannten Empfehlungen sind ohne Gewähr, die Verantwortung liegt bei den Behandelnden. Der Text stellt die Position des Autors dar und nicht unbedingt die etablierte Meinung und/oder Meinung von dasFOAM.
*Propensity Score Matching: Um herauszufinden, ob eine Intervention einen bestimmten Effekt hat, nimmt man idealerweise zwei exakt gleiche Patientengruppen, gibt der einen die Intervention, und lässt die andere Kontrollgruppe spielen. In den kontrollierten Studien zu CIN sind diese beiden Gruppen leider mitunter sehr unterschiedlich, was dazu führen kann, dass andere Faktoren (z.B. Vorerkrankungen) das Ergebnis verfälschen. Deshalb wird der Propensity Score berechnet; er drückt unter Berücksichtigung mehrerer Variablen die Wahrscheinlichkeit für einen Patienten aus, die zu untersuchende Therapie (in unserem Falle Kontrastmittel) zu erhalten. Beim ‘Propensity Score Matching’ werden nun Patientenfälle meist 1:1 aus den zwei Vergleichsgruppen gegeneinander gematcht, das heißt es werden Paare mit etwa gleichem Propensity Score gesucht, sodass die beiden Gruppen nun besser vergleichbar sind.
Artikel zuletzt aktualisiert am 06.04.21 wegen neuer Studienlage (aber gleicher Aussage)
Weiterführende Quellen:
http://rebelem.com/contrast-induced-nephropathy-cin-really-not-thing/
http://www.thebottomline.org.uk/summaries/icm/preserve/
https://deutsch.medscape.com/artikelansicht/4906527
http://rebelem.com/contrast-induced-nephropathy-cin-fact-myth/
http://www.emlitofnote.com/?p=3807
https://journals.lww.com/em-news/Fulltext/2013/10000/InFocus__No_Real_Risk_of_Kidney_Injury_from_IV.5.aspx
https://emergencymedicinecases.com/journal-jam-post-contrast-acute-kidney-injury-pcaki/
http://www.emdocs.net/contrast-induced-nephropathy-confounding-causation/
https://www.medperts.com/region/germany/nephrologie-blog/-/blogs/kontrastmittel-induzierte-nierenschadigung-?
https://emcrit.org/pulmcrit/do-ct-scans-cause-contrast-nephropathy/
https://www.ifap.de/arzneimitteltherapiesicherheit/live-ticker-amts-nachrichten/artikel/article/akute-kontrastmittelinduzierte-nephropathie-umdenken-notwendig/
https://www.kardiologie.org/aha-kongress/nierenschaeden-durch-kontrastmittel-zwei-verbreitete-praevention/15217812
https://first10em.com/cin/
https://lifeinthefastlane.com/ccc/contrast-induced-nephropathy/
https://www.kardiologie.org/diagnostik-in-der-kardiologie/kontrastmittel-nephropathie-ist-prophylaktische-hydratation-etwa/12127372
http://www.aerztezeitung.at/archiv/oeaez-2015/oeaez-15-16-15082015/nephropathie-kontrastmittel-nierenversagen-kontrastmittelinduzierte-nephropathie.html
Kritik an der AMACING-Studie zur prophylaktischen Hydratation als Schutz vor CIN
und When Evidence says no but doctors say yes als Lektüre
Bildquellen:
Beitragsbild: von wikipedia.
‘Notaufnahme’: CC BY 2.0 lizensiert von flickr, Wikimedia Commons, inspiriert von Gomerblog.
‘Ich mach mir die Welt…’: CCO 1.0 lizensiert von publicdomainpictures, Photoshop (Paint) - Künste von mir.
‘Kreatinin-Niere’: CCO Creative Commons lizensiert von pixabay, CC BY-NC-ND 2.0 lizensiert von flickr, Proteintüte privat.
‘Graph GFR zu Kreatinin’: Mit desmos erstellt und dann weiter bearbeitet.
‘Standardabweichung’: Wikimedia Commons.
‘American Chopper’: Gecaptioned auf imgflip, Text von mir.



Hervorragender Artikel! Danke, dass ihr diesen Mythos so gewissenhaft beleuchtet habt!!
Danke für die spitzen Zusammenfassung! Ich frage mich, ob niemals nach KM Gabe Nierenpunktionen histologisch untersucht worden sind, um den Schaden zu „beweisen“. Tiermodelle gibt’s ja für so vieles und hier hat ja Statistik allein jahrelang nicht weiter geholfen. Vielleicht wäre es ja sogar durch eine Ethikkomission für Menschen gegangen, immerhin hielt man es lange für eine ernst zu nehmende Erkrankung…
Schön, dass auch der deutschsprachige Raum sich dem Thema so langsam öffnet 🙂 Ob das auch irgendwann meine Oberärzte umstimmt? Danke für die Zusammenfassung!
Danke für die Übersicht, gerne gelesen! Du hast McDonald mehrfach und begeistert zitiert, hierbei handelt es sich allerdings um eine Frau, keinen Mann. Dass Frauen übergangen werden und automatisch davon ausgegangen wird, dass Paper nur von Männern verfasst werden, ist ein verbreitetes Problem der Wissenschaft und leider auch der FOAM Welt, achtet doch bitte auf die Gleichstellung und versucht euch auch sprachlich anzupassen. Wir kämpfen hart brauchen mitdenkende Männer an unserer Seite.
Moin! Sind wir einer Meinung, danke für den Hinweis. War natürlich keine böse Absicht, hab’s einfach übersehen. Wird geändert! Cheers