Das Board Arrêt Cardiaque der Société Française de Médecine d’Urgence veröffentlichte in der Dezember-Ausgabe des European Journal of Emergency Medicine (EJEM) einen Viewpoint-Artikel über die Rolle von Ärzt*innen bei Out of Hospital Cardiac Arrest (OHCA).
Unser Artikel wird sich auf das erstellte Flussdiagramm/Schema zur Abarbeitung der reversiblen Ursachen des Herzkreislaufstillstandes fokussieren. Einen Großteil der Punkte des Viewpoint-Artikels müssen wir daher vorerst leider weg lassen. Bevor es aber richtig los geht, möchte ich unbedingt noch einen kleinen Exkurs zum “Nurse led code” machen:
Nurse Led Code
Reversible Ursachen
Leadership, identifying reversible causes, decision to withdraw care are the main benefits of EPs during out-of-hospital cardiac arrest by the French Cardiac Arrest Board. @SFMU_MS @sfmujeunes1 @TCHO3105 @gdebaty @FJavaudin @LionelLamhauthttps://t.co/Be759bDIzF pic.twitter.com/TeqclvFRV0
— EJ_Emergency_Med (@EJ_EmergencyMed) November 15, 2021
Und das ist unsere modifizierte Übersetzung, die ihr hier als PDF herunterladen könnt:
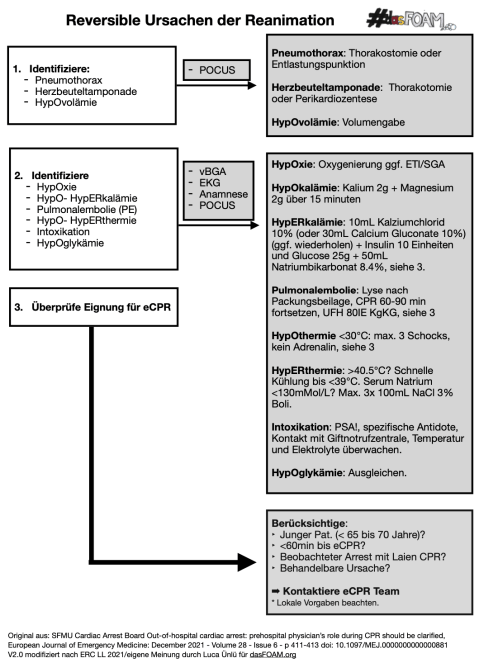
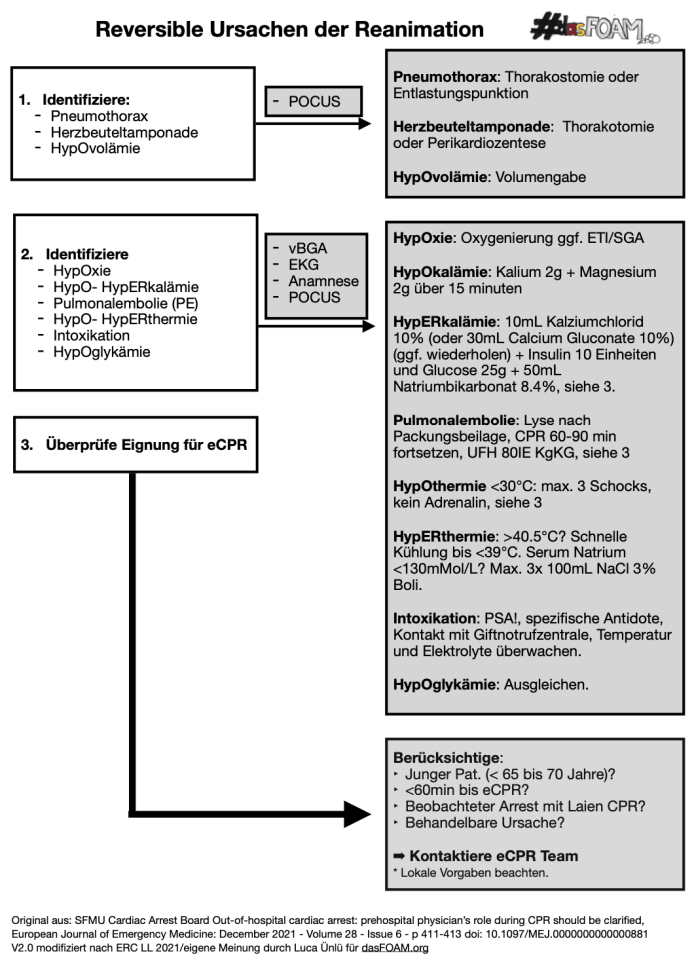
Die Abarbeitung der reversiblen Ursachen besteht aus drei Punkten.
1. Wann ist “Drücken Zwecklos” ?
RUSH Protokoll
2. Abklären der H’s, Intoxikation und PE
Traditionell verwenden wir in der deutschen Sprache als Memonic die “H’s und HITS”. Abgesehen davon, dass es ein verwirrendes Memonic ist für Menschen, die ALS nicht regelmäßig anwenden, findet keine Prioritisierung der drei reversiblen Ursachen statt. Diese sind auch bei einer formal internistischen Reanimation dafür verantwortlich, dass dann die Effektivität von Thoraxkompressionen reduziert ist.
Wenn diese Ursachen also in Punkt eins abgeklärt und gegebenenfalls anbehandelt wurden, sollten jetzt die restlichen H’s sowie Intoxikation und Pulmonalembolie an der Reihe sein. Wie oben bereits angemerkt wurde der Algorithmus von dasFOAM auf die Situation in der Klink angepasst. So findet sich die (venöse) BGA selbstverständlich als DAS Mittel zur Identifikation von Elektrolytstörungen wieder. Prähospital ist diese naturgemäß nicht verfügbar. Hinweise auf eine Intoxikation oder Pulmonalembolie können eventuell durch die (Fremd-)Anamnese identifiziert werden. Wenn auch ein vergrößertes rechtes Herz im Schall während der Reanimation kein sicheres Anzeichen für eine Pulmonalembolie ist, wäre eine positive 2-Punkt Kompressionssonographie ein gutes Indiz für eine mögliche Lungenembolie. Leider wurden sowohl die Hypoglykämie als auch Hyperthermie nicht in den zweiten Block mit aufgenommen, wir haben diese allerdings hier berücksichtig.
Anmerkung: Im Schaubild wird die Substitution von 2g Kalium und 2g Magnesium bei der HypOkalämie Empfohlen. Eine 20mL Ampulle Kaliumchlorid 7,45 % enthält 1.49g Kaliumchlorid. Somit werden ca. 27mL Kaliumchlorid 7,45 % benötigt um auf die Empfohlenen 2g Kalium zu kommen.
3. Ist eine eCPR möglich?
Die eCPR ist eine mögliche Maximaltheraphie, die bei lokaler Verfügbarkeit im Einzelfall erwogen werden kann. Mehr dazu auch in diesem dasFOAM Artikel. Mangels harter Literatur gibt es keine klaren Empfehlungen für Einschlusskriterien der eCPR. Die meisten eCPR Programme haben jedoch lokale Empfehlungen. In der ERC 2021 ALS Leitlinie werden vier Kriterien genannt:
- Beobachteter Kreislaufstillstand mit Laien-CPR.
- Die Zeit bis zur Etablierung von eCPR beträgt weniger als 60 min ab dem Start der CPR.
- Jüngere Patienten (z. unter 65 bis 70 Jahre) ohne größere Komorbiditäten, die eine Rückkehr zum unabhängigen Leben ausschließen.
- Bekannte oder vermutete behandelbare Ursache des Kreislaufstillstands.
Wie immer gilt: Der Einzelfall entscheidet. Der Artikel erhebt keinen Anspruch auf Vollständigkeit oder Richtigkeit und die genannten Empfehlungen sind ohne Gewähr. Angegebene Dosierungen stellen keine Therapieempfehlung dar und dürfen nicht ungeprüft übernommen werden. Die Verantwortung liegt ausschließlich bei den Behandelnden. Der Text stellt die Position des Autors dar und nicht unbedingt die etablierte Meinung und/oder Meinung von dasFOAM.
Literatur:


Danke für den Artikel und das schöne Schaubild. Ich habe noch zwei Verständnisfragen:
Wieso ist in dem Schaubild – sowohl in eurem als auch im Original – der Myokardinfarkt nicht aufgeführt? Während CPR natürlich nicht wie andere Ursachen des Kreislaufstillstandes identifizierbar, aber dennoch etwas, an das man denken sollte, oder?
Wieso habt ihr die Hypoglykämie aufgenommen? Irgendwann will ich selbstverständlich den Blutzucker wissen und würde eine Hypoglykämie auch ausgleichen. Aber eine reversible Ursache eines Kreislaufstillstandes ist sie nach meinem Verständnis nicht.
Sehr schöne Übersicht, vielen Dank!
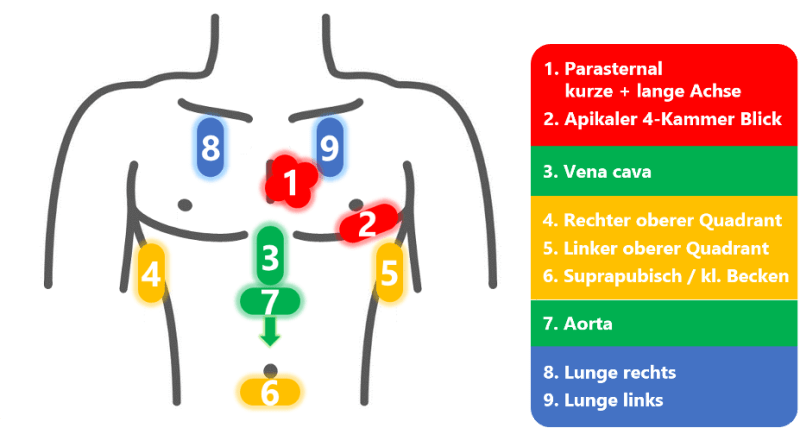
Kleine Ergänzung zur RUSH-Grafik: gerade zum Ein-/Ausschluss der Herzbeuteltamponade ist der subxyphoidale 4-Kammer-Blick sehr hilfreich - in der Reanimationssituation kann man diesen ggf. auch unter laufenden Kompressionen beurteilen. Zumidest aber lässt sich der Schnitt schonmal unter Kompressionen bestmöglich einstellen, um eine möglichst kurze Pause der Kompressionen zu gewährleisten.
Dazu ein schöner Case Report: https://www.sciencedirect.com/science/article/pii/S0012369221012927?dgcid=author
Und ein Vorschlag, wie der subxyphoidale 4-Kammer-Blick effizient eingebunden werden kann: doi: 10.1097/01.CCM.0000260626.23848.FC / https://journals.lww.com/ccmjournal/fulltext/2007/05001/Focused_echocardiographic_evaluation_in.6.aspx