
Was ist der New Early Warning Score ?
Ein standardisiertes Verfahren zur Einschätzung der Schwere akuter Erkrankungen. Es stellt eine dokumentierte Übersicht verschiedener Parameter im zeitlichen Verlauf dar. Das Personal in der Notaufnahme oder auf der Station wird bei vordefinierter Punktzahl auf dem Pieper benachrichtigt und muss reagieren.
Warum sollte ich den Score benutzen ?
- für einheitliche Entscheidungen
- für die Ausbildung
- für Audits (Wirksamkeit von Maßnahmen, Qualität der Versorgung, Ergebnis)
- für die Planung der menschlichen Ressourcen
Wo wird der Score verwendet ?
- Im Krankenhaus
- Im Rettungsdienst
- In der Ambulanz
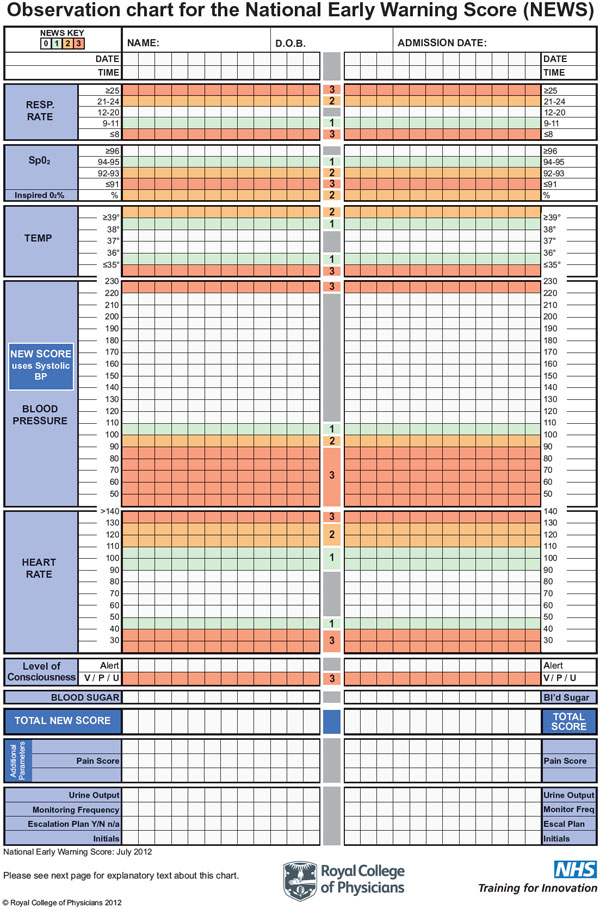
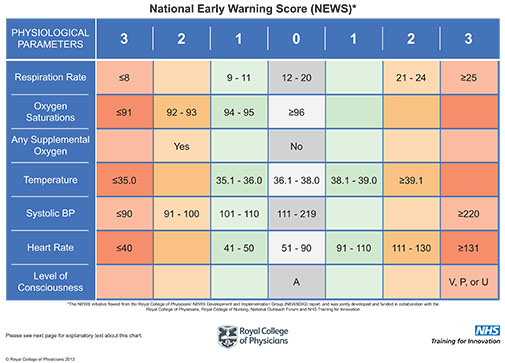
Was sind die klinischen Parameter ?
o Atemfrequenz
o Sauerstoffsättigung
o Temperatur
o Systolischer Blutdruck
o Puls
o Bewusstseinszustand: Wach. auf Ansprache, auf Schmerzreiz, bewusstlos ( AVPU – alert, voice, pain, unresponsive
Wie sieht die Beobachtungskartei im Original aus?
Wie kommen die Punkte im Score zusammen?
Was ist das grundlegende Prinzip des Early Warning Scores ?
Track and Trigger

Welche Handlung sollte der Score bewirken ?
Gehandelt wird entsprechend dem Score in 3 möglichen Stufen: niedrig, mittel, hoch.
Dabei sollte vor Ort folgendes abgestimmt werden: die Geschwindigkeit / Dringlichkeit der Antwort, wer antwortet, wo der Patient weiter versorgt werden sollte, wie oft das weitere Monitoring stattfinden sollte.

In einem typischen Großkrankenhaus haben 20 % der Patienten einen Score von 5 und 10 % ≥ 7.
Warum gibt es bestimmte physiologische Parameter, die im Score nicht genutzt werden?
Dies wurde durchdacht, aber:
*Parameter, die keinen nachgewiesenen Einfluss auf den Score haben
Alter, Geschlecht, ethnische Herkunft, Adipositas
*Parameter die nicht bei jedem Patienten wichtig sind: stehen auf der Karteikarte
Schmerz, Urinausscheidung
*Begleiterkrankungen einschließlich Immunsuppression: krankheitsspezifisches Scoringsystem verwenden
*ABER: in der Schwangerschaft sind Frühwarnsysteme weniger verlässlich, um die Schwere der Erkrankung einzuschätzen und sollten deshalb nicht in der Schwangerschaft benutzt werden
Was ist, wenn mein Patient Sauerstoff braucht ?
Bei routinemäßiger Gabe von Sauerstoff über Maske oder Nasenbrille:
- Verordne Sauerstoff mit Angabe des Zielwertes der Sauerstoffsättigung
Bei COPD mit bekanntem hyperkapnischem Atemversagen:
- Ziel der Sauerstoffsättigung 88-92 %, Kontrolle der arteriellen Blutgase ( empfohlen von der British Thoracic Society)
Diese könnte zu einem Alarm (orange) führen. Rufe denjenigen, der die Entscheidung treffen kann: Eskalation der Versorgung ODER keine Eskalation ? Die Entscheidung muss dokumentiert werden.
Was ist mit dem Score bei sedierten Patienten ?
Man betrachtet den aktuellen Bewusstseinstand im Kontext mit der Sedierung und dokumentiert entsprechend.
Was ist, wenn ich denke, dass der Score über- oder unterschätzt wurde ?
Ein erfahrener Kliniker sollte den Patienten sehen und Rat geben. Die Entscheidung muss dokumentiert und unterschrieben werden.
Was ist, wenn sich mein Patient am Ende seines Lebens befindet ?
Die Entscheidung den Score nicht zu benutzen, sollte mit dem Patienten besprochen und dann dokumentiert werden.
Wie wurde der Score evaluiert ?
“ Das primäre Ergebnis der Analyse war Tod innerhalb von 24 Stunden bezogen auf ein Set von Beobachtungen. Die Fähigkeit zwischen den Überlebenden und den Nicht-Überlebenden zu unterscheiden, wurde mit der AUROC (area under the receiver-operating characteristics) Kurve ermittelt.
Unter Benutzung der 24 Stunden Mortalität im Krankenhaus innerhalb von 24 Stunden zeigte die AUROC für das New Early Warning System einen Wert von 0.89 an ( 95% Konfidenzintervall: 0.880-0.895). Dies war besser als bei den meisten existierenden Frühwarnsystemen. „
Das ist der New Early Warning Score für Erwachsene. Für Kinder existiert ein eigenes System - dazu später mehr.
Quelle: https://www.rcplondon.ac.uk/projects/outputs/national-early-warning-score-news























